Probiotyki w PCOS to jeden z tematów, które w kontekście tego zespołu zyskuje na popularności. Wszystko za sprawą coraz to większej liczby danych naukowych o wpływie mikrobiomu na zdrowie kobiet z PCOS.
PCOS, czyli zespół policystycznych jajników jest najczęściej występującą chorobą endokrynologiczną u kobiet w wieku rozrodczym. Dotyczyć może nawet 20-26% kobiet, jak wskazują niektóre źródła. Jeśli chcesz przeczytać więcej o samej jednostce chorobowej, hipotezach jej występowania, zerknij do tego artykułu. Jeśli interesuje Cię diagnostyka tego zespołu, bo być może niepokoją Cię pewne problemy i dolegliwości, zerknij tutaj.
W tym wpisie chciałabym skupić się na roli mikrobioty jelitowej w zespole policystycznych jajników, by móc ocenić, czy probiotyki w PCOS to ważny element dietoterapeutyczny. Zanim jednak do tego dojdę, ważne jest przybliżenie konsekwencji zdrowotnych tego zespołu oraz zaburzeń metabolicznych i endokrynologicznych, które w nim występują, a które mają ogromny wpływ na mikrobiom kobiet z PCOS. Pomoże Ci to lepiej zrozumieć zawarte w artykule treści.
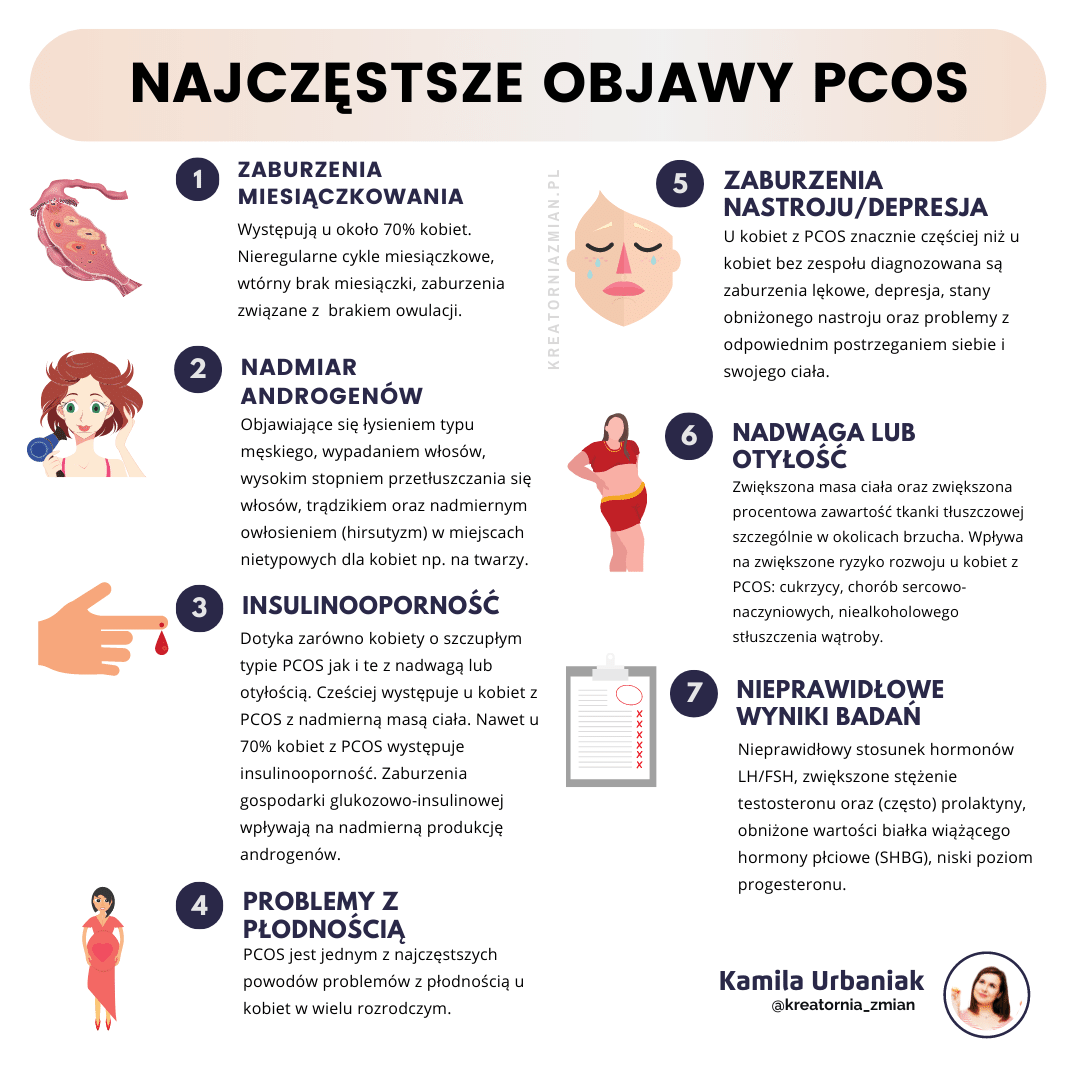
PCOS, jak wspomniałam, niesie ze sobą szereg komplikacji zdrowotnych, wpływając na:
- zaburzenia gospodarki glukozowo-insulinowej, prowadząc do hiperinsulinemii, hiperglikemii i insulinooporności,
- występowanie nadmiernego owłosienia (hirsutyzmu),
- problemy z płodnością (wiele kobiet borykających się z niepłodnością jest diagnozowanych w kierunku PCOS, ma nieregularne lub zanikające na długie miesiące miesiączki czy problem z brakiem owulacji),
- nadmierną masę ciała (choć PCOS występuje także u kobiet szczupłych), którą trudno uregulować m.in. przez współistniejącą insulinooporność, dodatkowo obserwuje się w PCOS charakterystyczny kształt sylwetki typu “jabłko”, który wiąże się z gromadzeniem tkanki tłuszczowej w obrębie jamy brzusznej gdzie znajdują się ważne narządy, jak trzustka, wątroba, serce, jelita (taki typ sylwetki predysponuje do wielu problemów zdrowotnych),
- powstawanie torbieli jajników,
- trądzik,
- przetłuszczającą się skórę głowy czy nadmierne wypadanie włosów często związane z łysieniem androgenowym (typu męskiego).
Wszystkie wymienione wyżej komplikacje zdrowotne nie pozostają bez wpływu na psychikę kobiet z PCOS. Są one niestety częściej niż kobiety bez tego zespołu diagnozowane w kierunku m.in. depresji, zaburzeń lękowych czy problemów z postrzeganiem siebie i swojego wyglądu.
Niestety PCOS i obecne w tym zespole zaburzenia metaboliczne i endokrynologiczne zwiększają także ryzyko chorób sercowo-naczyniowych, cukrzycy typu 2, nadciśnienia, raka endometrium, zaburzeń lipidowych (zbyt wysokie stężenie cholesterolu całkowitego i LDL, zbyt niskie stężenie cholesterolu HDL w wynikach badań). Do częstych chorób współwystępujących u kobiet z PCOS należy także niedoczynność tarczycy.
To wszystko powoduje, że kobieta, która dopiero została zdiagnozowana czuje ogromny niepokój i lęk o swoje zdrowie (pierwsza diagnoza niestety często pojawia się, kiedy kobieta bezskutecznie próbuje zajść w ciążę). Jednocześnie chcę podkreślić, że dzięki przeprowadzanym od wielu lat badaniom naukowym wiemy naprawdę bardzo dużo o samym zespole, jak i o tym, co wspiera kobiety w redukcji symptomów oraz wsparciu zdrowia na poziomie metabolicznym.
DIETOTERAPIA I ELEMENTY STYLU ŻYCIA W TROSCE O DOBROSTAN FIZYCZNY I PSYCHICZNY KOBIET Z PCOS
Najważniejszymi działaniami, które może podjąć dla siebie kobieta z PCOS to:
- zastosowanie odpowiedniej diety wspierającej zdrowie w tej jednostce chorobowej (pisałam o diecie bardzo obszernie tutaj),
- zadbanie o odpowiednią ilość ruchu (spacery, joga, pilates, rower, inne ulubione ćwiczenia),
- zadbanie o rytm okołodobowy, czyli odpowiednią ilość i jakość snu oraz warunki, w jakich śpi,
- redukcja stresu, odpoczynek i regeneracja, a także dbanie o swoje zasoby mentalne, w tym rozważenie psychoterapii,
- przyjmowanie niezbędnych leków po odpowiedniej diagnostyce i ustaleniu planu leczenia z lekarzem (leki nie zawsze są niezbędne!),
- stosowanie suplementacji wspierającej, do której należy m.in. witamina D, probiotyki, inozytol (obszerny artykuł o inozytolu tutaj), kwasy omega-3 oraz inne celowane i dobierane indywidualnie związki, wykazujące konkretne korzyści i zmiany metaboliczne.
MIKROBIOM JELITOWY A PCOS – JAKI JEST ZWIĄZEK? CZY PROBIOTYKI W PCOS SĄ POMOCNE I DLACZEGO?
Hipotezy dotyczące powstania zespołu policystycznych jajników są różne. Niestety do tej pory nie wiadomo, co tak naprawdę sprawia, że u kobiety rozwija się ta choroba. Mówimy o czynnikach genetycznych, nadmiernej ekspozycji kobiety w życiu płodowym na androgeny (hormony męskie), istnieje hipoteza środowiskowa, a także hipoteza mikrobiologiczna coraz bardziej eksplorowana w badaniach naukowych. Hipoteza mikrobiologiczna przynosi nam kolejne bardzo ważne informacje o PCOS, które wpływają na lepsze zrozumienie tego zespołu, a więc i możliwości leczenia oraz wsparcia dietoterapeutycznego.
Ale co to jest ta mikrobiota – być może zapytasz?
Mikrobiota jelitowa to złożony ekosystem składający się z ogromnej liczby bakterii, grzybów, wirusów oraz archeonów. Skład mikrobioty (możesz sobie wyobrazić dla ułatwienia, że to jej “wygląd”, zmienia się w zależności od odcinka przewodu pokarmowego). Mikroorganizmy, które mieszkają w naszych jelitach mają wpływ na nasze zdrowie, wytwarzają wiele metabolitów i związków, których zadaniem jest ochrona gospodarza, czyli Ciebie oraz wpływ na prawidłowe funkcjonowanie jelit.
Hipoteza mikrobiologiczna zakłada, że w powstawaniu PCOS biorą udział właśnie nieprawidłowości, mówiąc kolokwialnie, w ”wyglądzie” mikrobioty, czyli m.in. jej różnorodności.
Dlaczego hipoteza mikrobiologiczna powoduje, że na ten zespół warto w ogóle patrzeć z perspektywy mikrobioty i uwzględniać w procesie leczenia probiotyki w PCOS?
W badaniach przeprowadzanych na kobietach z PCOS odkryto m.in. że:
- stan mikrobioty jelitowej ma wpływ na układ płciowy,
- mała różnorodność lub brak różnorodności mikrobioty jelitowej wpływa na powstawanie stanów zapalnych, problemów metabolicznych oraz nietolerancji glukozy i insuliny (insulinooporność), sprzyja też nadmiernej produkcji hormonów męskich, czyli androgenów w jajnikach, co wraz z wymienionymi wyżej zaburzeniami metabolicznymi oddziałuje na nieprawidłowy rozwój pęcherzyków w jajnikach – czy dostrzegasz powiązanie tych wszystkich elementów z konsekwencjami zdrowotnymi w PCOS wymienionymi na początku artykułu?
- szczepy niektórych bakterii np. zmniejszenie populacji bakterii Faecalibacterium prausnitzii u kobiet z PCOS wiąże się ze zmniejszoną produkcją kwasu masłowego, który jest ważnym źródłem energii dla komórek nabłonka jelit, hamuje powstawania stanów zapalnych i wspiera leczenie już powstałych, poprawia wchłanianie elektrolitów, zapobiega powstawaniu nowotworu okrężnicy,
- niektóre szczepy bakterii mają wpływ na stężenie testosteronu czy hormonu luteinizującego LH, które u kobiet z PCOS są podwyższone,
- mikrobiota jelitowa i jej metabolity (produkty) mają zdolności, by regulować stany zapalne, wydzielanie peptydu mózgowo-jelitowego, a także proliferację, czyli namnażanie się komórek beta trzustki, co niestety przy jej zaburzeniach prowadzi do nadmiernego odkładania tkanki tłuszczowej, a także insulinooporności,
- u kobiet z PCOS po analizie mikrobioty jelitowej zaobserwowane mniejsze stężenie hormonu greliny, serotoniny oraz peptydu YY, co ma wpływ na większy obwód talii czy wyższe stężenie testosteronu (aż trudno nie przypomnieć, że stan mikrobioty jelitowej ma wpływ również na powstawanie depresji, która przecież jest częściej diagnozowana u kobiet z PCOS, a jest związana z serotoniną),
- mikrobiota kobiet z PCOS jest uboższa, mniej zróżnicowana (taki stan nazywa się dysbiozą) niż kobiet z grupy kontrolnej, co ma szereg konsekwencji zdrowotnych, wymienionych m.in. wyżej.
Jakie konsekwencja ma dysbioza jelitowa, czyli zmiana “wyglądu mikrobioty jelitowej”, jej różnorodności i zmniejszenie liczebności tzw. “dobrych bakterii?
Należą do nich między innymi:
- stan zapalny w obrębie błony śluzowej jelita,
- zaburzenia integralności (spójności) bariery jelitowej prowadzące do tzw. przesiąkliwego jelita,
- zwiększone ryzyko rozwoju chorób autoimmunologicznych (PCOS często chodzi w parze z niedoczynnością tarczycy, ale także z chorobą Hashimoto, której podłoże jest właśnie autoimmunologiczne),
- zwiększone ryzyko nawracających infekcji (także infekcji pochwy), obniżenie ogólnej odporności organizmu,
- zaburzenia w funkcjonowaniu układu pokarmowego w tym zwiększone ryzyko powstania zespołu jelita nadwrażliwego, SIBO (ang. Small Intestinal Bacterial Overgrowth).
PROBIOTYKI W PCOS, PREBIOTYKI ORAZ SYNBIOTYKI
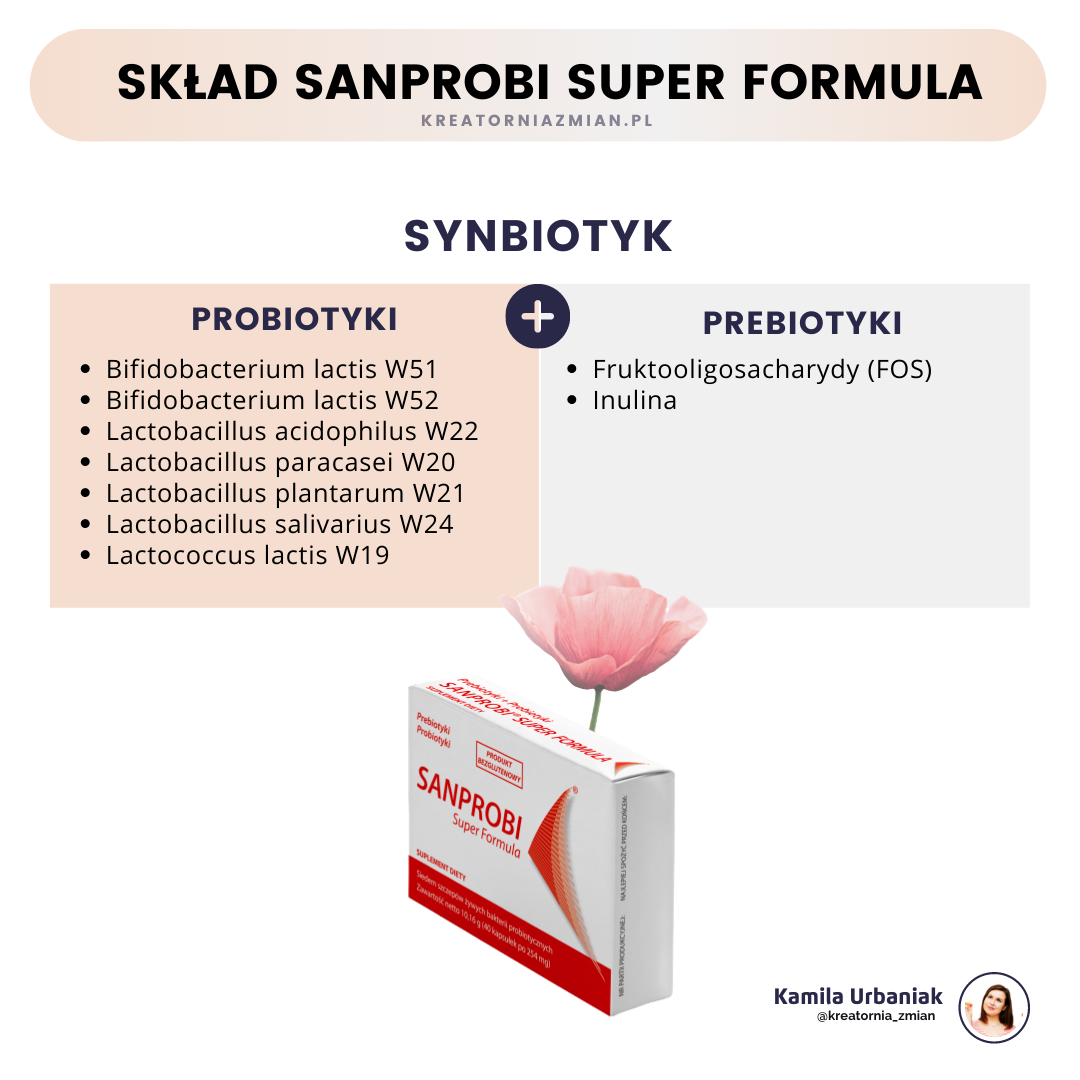
Zacznę może od definicji, czym są probiotyki, prebiotyki i synbiotyki, abyś wiedziała o czym mowa 🙂
“ Według definicji FAO/WHO, probiotyki to żywe drobnoustroje, które podawane w odpowiedniej dawce wywierają korzystne efekty zdrowotne.
Prebiotyki to nietrawione składniki żywności, które selektywnie pobudzają wzrost/aktywność jednego lub określonej liczny rodzajów bakterii w okrężnicy, a także korzystnie wpływają na zdrowie gospodarza.
Z kolei synbiotyki łączą w sobie właściwości probiotyków oraz prebiotyków”
Wspominam o nich, bo to właśnie probiotyki i synbiotyki są najczęściej stosowane w badaniach naukowych. W dwóch metaanalizach badań przeprowadzonych na kobietach z PCOS dotyczących wpływu probiotyków, prebiotyków i synbiotyków wykazano, że:
- podawanie probiotyków i synbiotyków wpływa korzystnie na tzw. współczynnik wolnych androgenów (FAI, free androgen index) oraz na stężenie tlenku azotu (powoduje on uelastycznienie i rozszerzanie się naczyń krwionośnych, co usprawnia krążenie i jest ważne z punktu widzenia ryzyko chorób sercowo-naczyniowych),
- suplementacja probiotyków i synbiotyków korzystnie wpływała na gospodarkę glukozowo-insulinową, czyli m.in. redukcję insulinooporności, wskaźnika HOMA-IR,
- wykazano także zmniejszenie stężenia cholesterolu, testosteronu oraz białka C-reaktywnego (odpowiedzialnego m.in. za stan zapalny).
Niektóre badania wykazują, że modulacja probiotyczna mikrobioty wpływa na zmniejszenie apetytu, wydzielanie hormonu LH, wpływa na zmniejszenie masy ciała, obwodu talii, zmniejszenie stężenia triglicerydów.
SYNBIOTYK W PCOS – POLSKIE BADANIE Z PROBIOTYKAMI ORAZ PREBIOTYKAMI (INSULINĄ I FRUKROOLIGOSACHARYDAMI)
Ciekawym badaniem przeprowadzonym w Polsce na kobietach z PCOS jest badanie Chudzickiej-Strugały i wsp. z 2021 roku.
W badaniu wzięło udział 65 kobiet z PCOS i BMI > 25, które zostały losowo podzielone na dwie grupy. Badanie zostało wykonane z tzw. podwójnym zaślepieniem (to najwyższy standard badań klinicznych mających najwyższą wiarygodność, ponieważ zarówno osoby badane, jak i badacze nie wiedzą w nim, czy danej grupie podają badany suplement czy może placebo).
- I grupa pacjentek (grupa z synbiotykiem) oprócz zaleceń dietetycznych (1400-1800 kcal) i aktywności ruchowej (30-40 min dziennie w postaci marszu) otrzymywała 4 kapsułki synbiotyku Sanprobi Super Formula przez 3 miesiące,
- II grupa pacjentek (grupa placebo) otrzymała zalecenia dot. diety(1400-1800 kcal) i aktywności ruchowej (30-40 minut dziennie w postaci marszu), ale bez synbiotyku.
Jakie były wyniki badania po 12 tygodniach?
Zaobserwowano:
- zmniejszenie wskaźnika BMI oraz masy ciała w grupie z synbiotykiem po o 8%, w grupie placebo po 5%,
- zmniejszenie obwodu talii oraz bioder po 10% w grupie z synbiotykiem, a grupie placebo o 6 i 11%
- zmniejszenie obwodu uda w grupie z synbiotykiem o 7%, w grupie placebo o 6%,
- zmniejszenie stężenia testosteronu w grupie z synbiotykiem o 32%, w grupie placebo o 6% (ogromna różnica na korzyść grupy z synbiotykiem!)
- zmniejszenie stężenia triglicerydów w grupie z synbiotykiem o 23%, w grupie placebo o 15%,
- wzrost stężenia DHEAS o 14% w grupie z synbiotykiem, brak takich zmian w grupie placebo (DHEAS czyli siarczan dehydroepiandrosteronu – nie, nie musisz tego zapamiętywać – to hormon, który jest przekształcany m.in. w estrogeny, czyli hormony żeńskie, ale też androgeny, czyli hormony męskie).
Synbiotyk Sanprobi Super Formula okazał się także skuteczny w innym badaniu, w którym sprawdzano jego wpływ wraz z dietą na wybrane bakterie jelitowe i przepuszczalność bariery jelitowej u osób z nadmierną masą ciała. Po 3 miesiącach w grupie, która otrzymywała synbiotyk zaobserwowano:
- zwiększoną różnorodność mikrobioty (zwiększenie populacji bakterii ochronnych z rodzaju Lactobacillus),
- ogólnie zwiększoną liczbę bakterii oraz ich różnorodność,
- zmniejszenie stężenia zonuliny w kale (to korzyść) – zonulina jest białkiem biorącym udział w regulacji przepuszczalności szczelin międzykomórkowych w nabłonku jelita,
- zmniejszenie populacji bakterii proteolitycznych (niekorzystnych).
Badanie wykazało, że zastosowanie synbiotyku wpływało korzystnie na różnorodność mikrobioty jelitowej oraz liczbę “ dobrych bakterii” oraz wiązała się z zachowaniem większej szczelności bariery jelitowej u osób z nadwagą i otyłością.
Wnioski z badań są dosyć jednoznaczne, ale okraszę je także swoim dietetycznym spojrzeniem z racji tego, że praca z pacjentkami z PCOS to dla mnie chleb powszedni. Warto też sobie powiedzieć to co z badań wnioskujemy “ludzkim językiem”:)
PROBIOTYKI W PCOS – CO MOGĄ ZROBIĆ DOBREGO DLA PACJENTEK?
Dodatek probiotyków i prebiotyków w postaci synbiotyku zwiększał korzystny wpływ diety i aktywności ruchowej na parametry metaboliczne kobiet z PCOS oraz na masę ciała i obwody ciała. Z punktu widzenia dietetyka ma to szereg korzyści. Intensyfikuje bowiem to, co pacjentka z PCOS wdraża w swoim stylu życia (nowe nawyki), a co wymaga od niej często naprawdę dużych zmian i zaangażowania. Bo zmiana diety i aktywności ruchowej to naprawdę wyzwanie! Gdyby tak nie było, nie mielibyśmy tak dużego problemu z jedzeniem zdrowo i ruszaniem się, a przecież jako społeczeństwo taki problem mamy.
Z doświadczenia wiem też, że zmniejszenie obwodów talii, bioder czy ud to coś co bardzo motywuje pacjentki, sprawia, że czują się ze sobą lepiej, atrakcyjniej, a to ma bezpośrednie przełożenie także na ich stan emocjonalny i chęć kontynuowania diety i aktywności ruchowej. Nie da się tego przecenić! Kontynuowanie działań bowiem daje szansę na osiągnięcie długoterminowych rezultatów i zmianę nawyków żywieniowych, które zostają z pacjentką na lata. Włączone probiotyki w PCOS w dietoterapii są więc strategią intensyfikującą działania.
Dodatkowo utrata masy ciała, a dokładnie 8-procentowe zmniejszenie wskaźnika BMI i zmniejszony obwód w talii korzystnie wpływają na zwiększenie płodności oraz występowanie owulacji. To ważne, jeśli pacjentka z PCOS stara się o potomstwo. Ma to także wpływ na wygląd pacjentki (oprócz wspomnianych zmian sylwetkowych), a ten przecież na jej ogólne samopoczucie psychiczne. Dlaczego? Zmiany metaboliczne bowiem wpływają na to, co widoczne i czego pacjentka doświadcza, a co jej bardzo przeszkadza (sama mam PCOS, więc wiem o czym mówię), czyli na:
- redukcję zmian trądzikowych i przetłuszczania się cery,
- zmniejszenie nadmiernego przetłuszczania się skóry głowy, który u kobiet z PCOS nasila też predyspozycje do rozwoju łupieżu czy innych zmian skórnych,
- ale też zmniejszenie owłosienia np. na twarzy, brodzie itd.
Wszystko to m.in. dzięki znacznie mniejszemu stężeniu testosteronu oraz dzięki poprawie gospodarki glukozowo-insulinowej, której sprzyja redukcja masy ciała, spadek triglicerydów i zmniejszenie obwodu talii (wspominałam, że w jamie brzusznej znajdują się ważne dla nas narządy, zmniejszenie ich otłuszczenia realnie oddziałuje na zdrowie, bo tkanka tłuszczowa jest organem endokrynnie czynnym, a więc produkuje hormony, które nie działają korzystnie w PCOS). Dodatkowo uszczelniona bariera jelita i bardziej różnorodna mikrobiota to potencjał na lepsze ogólne funkcjonowanie kobiet z PCOS, mniejsze ryzyko depresji, lepszą odporność organizmu, zmniejszenie ilości infekcji oraz programowanie żywieniowe w kontekście chęci posiadania przez nie potomstwa. Probiotyki w PCOS modulując mikrobiotę jelitową matki mają wpływ na mikrobiotę narodzonego dziecka.
PODSUMOWANIE
Warto pamiętać, że podstawą czyli złotym standardem leczenia PCOS jest dieta i aktywność ruchowa, dbanie o rytm okołodobowy czy redukcja stresu. Niemniej jednak odpowiednia suplementacja o udokumentowanym klinicznie działaniu daje cały szereg korzyści, które intensyfikują wprowadzane zmiany i naprawdę warto ją stosować pod okiem wykwalifikowanego dietetyka. Takiego, który najlepiej dobierze strategię działania do indywidualnej sytuacji zdrowotnej i celu pacjentki z PCOS. Z pewnością probiotyki w PCOS są ważnym elementem całej układanki dietoterapeutycznej.
Artykuł powstał we współpracy z partnerem merytorycznym – marką Sanprobi.
Bibliografia
- Chudzicka-Strugała et al. Effects of synbiotic supplementation and lifestyle modifications on women with polycystic ovary syndrome. J Clin Endocrinol Metab. 2021 Aug 18;106(9):2566-2573
- Grabowska i wsp. Znaczenie mikrobiomu jelitowego, suplementacji i leczenia dietetycznego w profilaktyce i leczeniu zespołu policystycznych jajników, September 2020 Farmacja Polska 76(7):381-387
- Shamasbi et al. The effect of probiotics, prebiotics, and synbiotics on hormonal and inflammatory indices in women with polycystic ovary syndrome: a systematic review and meta-analysis, Eur J Nutr, 2020 Mar;59(2):433-450.
- Hadi et al. Effect of probiotics and synbiotics on selected anthropometric and biochemical measures in women with polycystic ovary syndrome: a systematic review and meta-analysis Eur J Clin Nutr. 2020 Apr;74(4):543-547
- Liao et al. Meta-analysis of the effects of probiotic supplementation on glycemia, lipidic profiles, weight loss and C-reactive protein in women with polycystic ovarian syndrome,Minerva Med. 2018 Dec;109(6):479-487
- Janczy et al. Impact of diet and synbiotics on selected gut bacteria and intestinal permeability in individuals with excess body weight – A Prospective, Randomized Study, Acta Biochim Pol. 2020 Dec 16;67(4):571-578