Jeśli wchodzisz w okres perimenopauzalny lub menopauzalny to wiesz, że nie chodzi tylko o to, że rzadziej miesiączkujesz. Mniej lub bardziej odczuwasz wiele innych dolegliwości i niekoniecznie przyjemnych przypadłości.
Huśtawki emocjonalne, pogarszający się nastrój, smutek, mniej energii, problemy ze snem, potliwość, nagłe wybudzenia, uderzenia gorąca, trudności z zapamiętywaniem, koncentracją, przyrost masy ciała, problemy trawienne…Lista jest długa.
Zmiany hormonalne, które mają miejsce w Twoim organizmie są nieuchronne. Coraz więcej badań naukowych jednak podkreśla, że to jak kobiety doświadczają objawów perimenopauzalnych oraz menopauzalnych ma związek z mikrobiotą jelitową, czyli tym jak się mają Twoje jelita.
Dziś wiemy już, że to nie jest tylko „jednostronna droga”. Hormony wpływają na mikrobiotę, a mikrobiota wpływa na hormony. W badaniach obserwuje się, że wyższy poziom estrogenów i progesteronu sprzyja większej różnorodności bakterii jelitowych, a z kolei bardziej różnorodna, zdrowa mikrobiota pomaga utrzymywać korzystniejsze poziomy estrogenów w krwiobiegu poprzez ich ponowną aktywację i recyrkulację. To dlatego u części kobiet ten sam „spadek hormonów” daje bardzo różne objawy. Choć oczywiście jest to tylko jeden z czynników, który może odpowiadać za indywidualne różnice.
W tym artykule wyjaśniam w jaki sposób mikrobiota jelitowa i hormony płciowe są ze sobą powiązane, a przez to wpływają na występujące w życiu każdej kobiety zmiany okołomenopauzalne.
Mikrobiota jelitowa – krótkie wyjaśnienie
Mikrobiota jelitowa to społeczność miliardów mikroorganizmów (bakterii, wirusów, grzybów i archeonów), która zamieszkują nasze jelita. To niesłychanie złożona społeczność, która na co dzień ma pełne ręce roboty.
- Wpływa na trawienie składników pokarmowych.
- Wspiera odpowiedni pasaż jelitowy zapobiegając zaparciom.
- Wytwarza wiele metabolitów, które pełnią ważne funkcje ochronne, odżywcze, a także przeciwzapalne.
- Wspiera produkcję odżywczego i ochronnego śluzu ułatwiającego m.in.wypróżnianie.
- Bierze udział w budowaniu odporności (70-80% komórek układu odpornościowego znajduje się w jelitach!).
- Syntetyzuje witaminę B12 i K2.
- Reguluje wydzielanie hormonów jelitowych i bierze udział w komunikacji z różnymi narządami m.in. wątrobą, czy mózgiem (tzw. oś jelitowo-wątrobowa i oś jelitowo-mózgowa).
To co dzieje się między członkami społeczności mikrobioty jelitowej ma wpływ na nasze samopoczucie, poziom odczuwanego stresu, nastrój, stan zapalny, trawienie i wchłanianie, poziom energii, a nawet skórę.
Dodatkowo bakterie jelitowe produkują krótkołańcuchowe kwasy tłuszczowe (SCFA), takie jak maślan, propionian czy octan. Odżywiają one komórki jelitowe, wspierają szczelność bariery jelitowej, działają przeciwzapalnie i wpływają na metabolizm glukozy oraz tłuszczów. To właśnie dzięki tym metabolitom mikrobiota może pośrednio wpływać na poziom cholesterolu, ciśnienie tętnicze, masę ciała, wrażliwość na insulinę, nastrój i wiele innych innych obszarów zdrowia, które “psują się” w okresie menopauzy.
Perimenopauza, menopauza a estrobolom
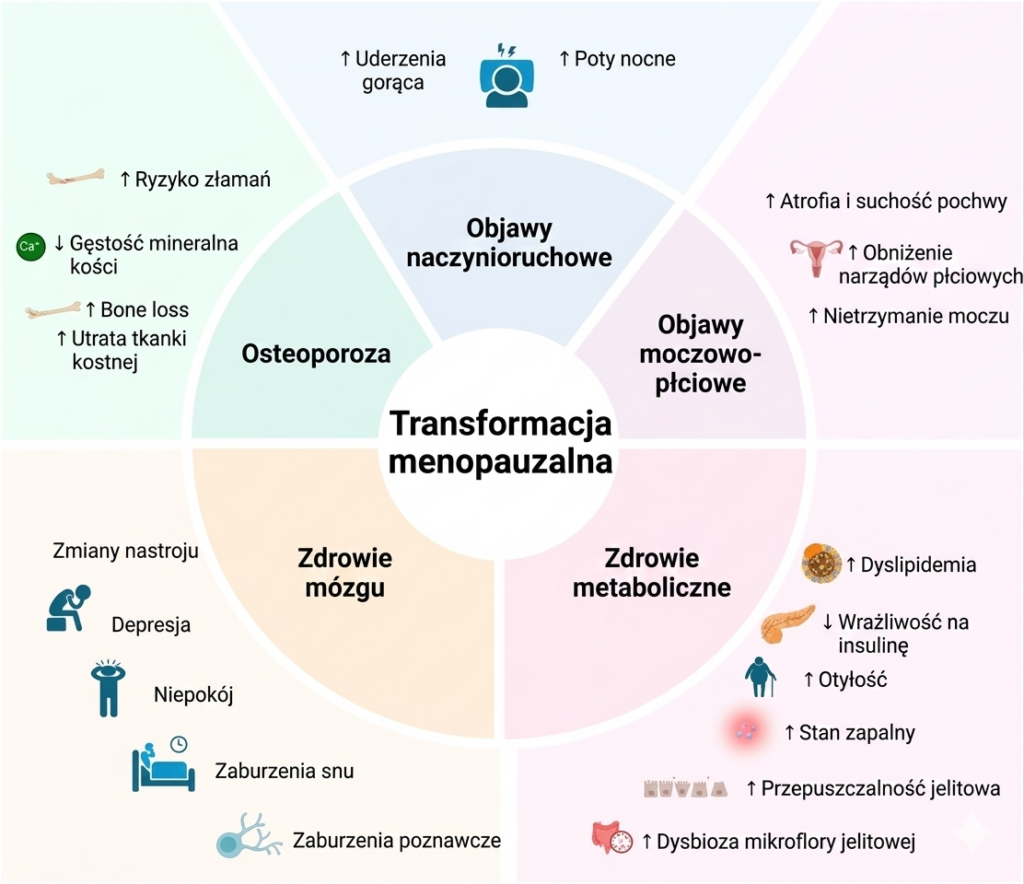
Menopauza to naturalny, biologiczny proces w życiu każdej kobiety, definiowany jako 12 kolejnych miesięcy bez wystąpienia miesiączki, w którym następuje wygaszenie funkcji jakie pełniły jajniki. W tym czasie dochodzi do spadku poziomu kluczowych hormonów. Zwykle występuje między 45 a 55 rokiem życia.
Menopauzę poprzedza perimenopauza. To czas przejściowy, podczas którego dochodzi do spadku poziomu estrogenów i progesteronu poprzez stopniowe zmniejszenie ich produkcji. Trwa zwykle od 4 do 10 lat, a zmiany w organizmie kobiety w tym okresie powodują wiele wspomnianych wcześniej dolegliwości i wahania w funkcjonowaniu ciała (termoregulacja, nastrój, sen itd). Perimenopauza może dotyczyć kobiet już w 35 roku życiu, ale zwykle zaczyna się jednak nieco później. Wczesne objawy perimenopauzy powinny być skonsultowane z lekarzem, aby sprawdzić, czy to rzeczywiście one są przyczyną.
Zmiany do jakich dochodzi w kobiecym ciele w tym okresie są nieprzewidywalne, a kobiety doświadczają je w bardzo zróżnicowany sposób. Niektóre kobiety są zdecydowanie bardziej narażone na uciążliwe dolegliwości, a także na znaczne zmiany w zakresie zdrowia psychicznego (np. większe ryzyko depresji u kobiet z ADHD).
Estrobolom
Co to takiego? To taka część mikrobioty jelitowej, grupa wyspecjalizowanych bakterii, które posiadają niezwykłą zdolność metabolizowania hormonów żeńskich – estrogenów.
Chcesz poszerzyć wiedzę? Przeczytaj więcej o estrobolomie w artykule poniżej.
Estrogeny, czyli hormony kobiece po spełnieniu swoich funkcji w organizmie są sprzęgane z białkami w wątrobie, a następnie kierowane do jelit. W takiej nieaktywnej formie są gotowe do wydalenia z organizmu.
Estrobolom produkuje enzym beta-glukuronidazę, która pozwana na ponowną aktywację estrogenów umożliwiając ich ponowne wchłonięcie do krwiobiegu i “użycie” tzw. recyrkulację. To zjawisko recyrkulacji i ponownego wykorzystania ważnych metabolitów jest możliwe dzięki krążeniu jelitowo-wątrobowemu.
Coraz więcej badań nad estrobolomem pokazuje, że jego „sprawność”, czyli to, ile bakterii aktywnie produkuje beta-glukuronidazy ma wpływ na realne, mierzalne poziomy estrogenów we krwi kobiet przed- i po menopauzie.
W jednym z dużych badań populacyjnych u kobiet po menopauzie wykazano, że zmieniony skład estrobolomu wiąże się nie tylko z poziomem hormonów, ale też z większym ryzykiem zaburzeń metabolicznych, takich jak otyłość brzuszna czy podwyższony poziom trójglicerydów.
No, ale po co to wszystko?
W “zdrowym”, różnorodnym środowisku mikrobów jelitowych bakterie estrobolomu mogą działać efektywnie. Problem pojawia się wtedy, kiedy dochodzi do dysbiozy jelitowej, czyli stanu braku równowagi jakościowej i ilościowej drobnoustrojów. Tych dobroczynnych bakterii zaczyna być za mało, tych chorobotwórczych za dużo….i zaczynają się kłopoty.
Konsekwencje dysbiozy są bardzo zróżnicowane (sprawdź artykuł: dysbioza jelitowa), ale w przypadku estrobolomu efekt jest taki, że organizm kobiety przestaje utrzymywać równowagę hormonalną, bo dysbioza jelitowa prowadzi do zaburzenia w produkcji enzymu beta-glukuronidazy.
Wygląda to mniej więcej tak:
dysbioza jelitowa —> niska aktywność beta-glukuronidazy -> za mało estrogenów w organizmie -> nasilenie objawów perimenopauzalnych i menopauzalnych
Co ciekawe, naukowcy podkreślają, że problemem może być zarówno zbyt niska, jak i zbyt wysoka aktywność estrobolomu. Zbyt niska może nasilać typowe objawy niedoboru estrogenów, ale przewlekle nadmierne odsprzęganie estrogenów (bardzo wysoka aktywność beta‑glukuronidazy) może sprzyjać ich nadmiarowi być jednym z czynników ryzyka niektórych nowotworów hormonozależnych, np. raka piersi, czy też endometriozy i dominacji estrogenowej.
Dominacja estrogenowa – objawy, przyczyny i leczenie naturalne
Perimenopauza i menopauza – jak wpływają na mikrobiotę jelitową
Zmiany w zakresie produkcji hormonów nie pozostają obojętne dla mikrobioty jelitowej – to już wiesz.
Wraz ze zmianami hormonalnymi podczas perimenopauzy i menopauzy zmniejsza się u m.in. liczebność szczepów bakteryjnych z rodzaju Lactobacillus i Bifidobacterium, dochodzi do spadku różnorodności bakterii i rośnie udział gatunków o potencjale prozapalnym.
W dużych analizach porównujących mikrobiom kobiet przed menopauzą, po menopauzie i mężczyzn wykazano, że kobiety przed menopauzą mają najwyższą różnorodność bakterii jelitowych, natomiast po menopauzie różnorodność spada i profil mikrobioty staje się bardzo podobny do męskiego. Przeglądy literatury podkreślają, że temu upodabnianiu mikrobioty do męskiej towarzyszy większe ryzyko zaburzeń metabolicznych, chorób sercowo‑naczyniowych i pogorszenie stanu kości. Mówiąc prostym językiem sprzyja to otyłości brzusznej, insulinooporności, wysokiemu cholesterolowi, rozwojowi cukrzycy.
Oznacza to także, że im bardziej mikrobiota przesuwa się w stronę „ubogiej, prozapalnej i mało różnorodnej”, tym większe ryzyko, że skutki menopauzy będą dotkliwsze. Od wahań nastroju, przez przyrost masy ciała, aż po problemy z kośćmi.
Estrogeny, których spadek w tym okresie kobiety odczuwają tak mocno jest pod wieloma względami czynnikiem ochronnym dla zdrowia. Odkryto, że ma też znaczenie dla mikrobioty. Wpływa bowiem na zwiększenie integralności bariery jelitowej przez okres reprodukcyjny życia kobiety, stymuluje produkcję ochronnego śluzu jelitowego (mucyny), która pełni m.in. funkcje odpornościowe, odżywcze i ochronne. Zmniejszenie stężenie estrogenów sprawia, że bariera jelitowa staje się bardziej przepuszczalna.
Nowsze badania, w których jednocześnie mierzono markery przepuszczalności jelit, stan zapalny i poziom estrogenów pokazują, że w okresie menopauzalnym częściej obserwuje się zwiększone “przeciekanie jelita” czyli jego przepuszczalność i wyższe stężenia cząsteczek świadczących o przedostawaniu się fragmentów bakterii do krwi. Z kolei kobiety z wyższymi poziomami estrogenów, czy to własnych, czy w ramach terapii hormonalnej, mają zwykle lepsze parametry bariery jelitowej i niższy poziom stanu zapalnego.
Wraz z osłabieniem bariery jelitowej dochodzi do m.in.:
- przenikania fragmentów ścian komórkowych bakterii do krwi (lipopolisacharyd, który jest toksyną) przez co dochodzi do nasilonego stanu zapalnego,
- insulinooporności prowadzącej do cukrzycy,
- pogorszenia nastroju – w wyniku istnienia osi jelitowo-mózgowej,
- problemów z trawieniem, wypróżnianiem.
Perimenopauza, menopauza, mikrobiota – dwukierunkowe działanie i objawy
Mikrobiota jelitowa wpływa na to w jaki sposób odczuwane są skutki perimenopauzy i menopauzy. Jednocześnie perimenopauza i menopauza wpływają na mikrobiotę jelitową. To dwukierunkowa droga i chcę to jeszcze raz podkreślić zanim przeczytasz o objawach.
Najczęstsze objawy perimenopauzy i menopauzy
Nieregularne i mało przewidywalne w przebiegu cykle miesiączkowe
Kluczowy objaw związany ze zmianami w produkcji hormonów płciowych i zanikaniu funkcji rozrodczych. Jest naturalnym, biologicznym procesem i w tym wypadku niezależnym od kondycji mikrobioty jelitowej. Kobiety z reguły doświadczają coraz rzadszych, krótszych w przebiegu lub mniej obfitych miesiączek. Mogą się jednak zdarzyć długie, intensywne krwawienia.
Uderzenia gorąca i nocne poty
Mechanizm zaburzeń termoregulacji jest złożony i choć umiejscowiony jest w podwzgórzu, istnieją doniesienia naukowe, które sugerują, że może być to także związane z przewlekłym stanem zapalnym występującym w jelitach. W opublikowanym w 2023 roku badaniu w czasopiśmie Menopause wykazano, że mniejsza różnorodność drobnoustrojów zamieszkująca mikrobiotę jelitową wiąże się ze zwiększoną intensywnością uderzeń gorąca u kobiet.
Ciekawym przykładem udowodnionego wpływu żywności i mikrobioty na te objawy jest badanie, w którym zastosowano niskotłuszczową dietę roślinną z dodatkiem soi u kobiet po menopauzie. Po 12 tygodniach zaobserwowano, że o około 95% zmniejszyła się liczba umiarkowanych i silnych uderzeń gorąca, a w analizie stolca wykazano, że poprawie towarzyszyły zmiany w obecności konkretnych bakterii jelitowych m.in.Porphyromonas i Prevotella corporis.
Wyniki tego badania sugerują, że interwencja dietetyczna może mieć wpływ na uderzenia gorąca dzięki zmianie zachodzącej z udziałem mikrobioty (metabolity, wpływ na stan zapalny, ale też sposób w jaki organizm przetwarza roślinne estrogeny – fitoestrogeny – z żywności)
tłumaczenie za pomocą AI, źródło: https://pubmed.ncbi.nlm.nih.gov/40335047/#&gid=article-figures&pid=figure-2-uid-1
Przyrost masy ciała i zwiększony obwód talii
Estrogeny pełnią w organizmie kobiet wiele funkcji. Wpływają na wrażliwość komórek na insulinę, dystrybucję tkanki tłuszczowej, wsparcie masy kostnej i przeciwdziałanie złamaniom. Gdy równowaga hormonalna w okresie perimenopauzy zaczyna się chwiać dochodzi do ułatwionego odkładania tkanki tłuszczowej w okolicach brzucha, pogarszająca się wrażliwość insulinowa sprzyja tyciu.
Dysbioza jelitowa zmniejsza efektywność pozyskiwania przez bakterie energii z pożywienia, które zjadamy. W normalnych warunkach, gdy mikrobiota jelitowa jest “zdrowa” i zróżnicowana bakterie “zjadają i spalają” około 200 kcal naszego pożywienia. Gdy przestają to robić powstaje nadwyżka energetyczna, która w ciągu roku może skutkować w przeliczeniu kilkoma kilogramami więcej na wadze.
Dodatkowo dysbioza zwiększa przepuszczalność bariery jelitowej i nasila stan zapalny. To wszystko wpływa na metabolizm glukozy i zwiększone ryzyko cukrzycy, ale też na lipolizę, czyli zdolność organizmu do spalania tłuszczów.
Badania przeglądowe pokazują, że u kobiet po menopauzie niższa różnorodność mikrobioty i większa obecność bakterii prozapalnych wiąże się:
- z wyższym BMI,
- większym obwodem talii,
- gorszym profilem lipidowym
- wyższym ryzykiem zespołu metabolicznego.
Z kolei zmiany w diecie obejmujące zadbanie o bogactwo błonnika, warzyw, nasion lnu czy fermentowanych produktów roślinne poprawiają zdrowie metaboliczne, częściowo właśnie poprzez korzystny wpływ na mikrobiotę i jej metabolity.
Lęk, depresja, częste zmiany nastroju i mgła mózgowa
Oś jelitowo-mózgowa to dwukierunkowa autostrada, która pozwala komunikować się jelitom z mózgiem i na odwrót. Jest to możliwe dzięki neuroprzekaźnikom (serotonina, dopamina, GABA), nerwowi błędnemu, który biegnie od mózgu do jelit, a także produkowanym przez jelita metabolitom. Wszystko to wpływa na nastrój, samopoczucie i funkcje poznawcze.
Zaburzenia w obrębie mikrobioty jelitowej mają udokumentowany wpływ na m.in. powstawanie depresji i zaburzeń lękowych.
Spadek stężenia estrogenów w perimenopauzie zmienia rówież wrażliwość serotoninową w mózgu. Co nasila problem z samopoczuciem. Ryzyko rozwoju depresji rośnie u kobiet w okresie okołomenopauzalnym i faktycznie wiele kobiet mocno odczuwa te zmiany. Wśród kobiet z grup ryzyka znajdują się także kobiety ze zdiagnozowanym ADHD.
Wiele prac naukowy podkreśla, że u kobiet z depresją i zaburzeniami lękowymi w okresie perimenopauzy obserwuje się obniżoną różnorodność mikrobioty jelitowej i charakterystyczne upodabnianie się jej do profilu mikrobioty osób z depresją nie będących w okresie perimenopauzalnym.
Odpowiadać mogą za to różne mechanizmy m.in. nasilenie stanu zapalnego, zaburzenia w produkcji krótkołańcuchowych kwasów tłuszczowych i wpływ na metabolizm tryptofanu, czyli aminokwasu „cegiełki” do budowy serotoniny. To wszystko nie oznacza, że problemy psychiczne w perimenopauzie „są w jelitach”, ale że jelita mogą być jednym z ważnych punktów zaczepienia w kompleksowym podejściu do leczenia. I faktycznie w praktyce dietetycznej wiele wskazuje na to, że zaopiekowanie jelit poprzez odpowiednią dietę, wdrożenie ruchu, zmiany w radzeniu sobie ze stresem, zadbanie o sen i wsparcie probiotyczne oraz suplementacyjne potrafią znacznie zmniejszyć objawy psychologiczne, fizyczne i poprawić jakość życia kobiet.
Problemy trawienne
Zaburzenia trawienia, objawy zespołu jelita drażliwego (ZJD) nasilają się ze względu na zmiany w stężeniu estrogenów i progesteronu, ale też w efekcie zaburzeń w obrębie mikrobioty jelitowej. Estrogeny wpływają m.in. na regulację motoryki jelit, wydzielanie śluzu pełniącego funkcje odżywcze, ochronne i wspierające wydalanie kału.
Występujące w tym okresie zaparcia, wzdęcia, gazy, bóle brzucha i uczucie przepełnienia ma oczywiście związek również z doświadczanym zmęczeniem, niewyspaniem, zmianami nastroju, stresem. Warto przyjrzeć się także diecie, która ma ogromny wpływ na występowanie dolegliwości, a jednocześnie jest też dobrą i skuteczną interwencją w leczeniu.
Kluczowe są nawyki żywieniowe, spożycia błonnika, odpowiednia ilość wypijanych płynów, ale też niezbędna suplementacja, czy wsparcie probiotyczne np. bezpiecznym szczepem Lactiplantibacillus plantarum 299v.
Przeglądy podkreślają, że u kobiet w okresie menopauzalnym częściej współistnieją objawy ZJD, refluksu, wzdęcia czy nieregularne wypróżnienia, a jednym z kluczowych czynników jest właśnie dysbioza i zwiększona przepuszczalność bariery jelitowej. W badaniach interwencyjnych probiotyki i prebiotyki (np. błonnik rozpuszczalny, nasiona lnu, warzywa) poprawiały nie tylko parametry metaboliczne, ale też zgłaszane objawy trawienne i ogólne samopoczucie u kobiet.
Ważne jest zrozumienie, że na ten moment nie ma jednego probiotyku, który jest skierowany stricte dla kobiet w okresie okołomenopauzalnym. Interwencja probiotyczna będzie zależała od zgłaszanych dolegliwości i stanu zdrowia. Część kobiet będzie potrzebowała wsparcia głównie w zakresie dolegliwości jelitowych, a u innych z uwagi na zdrowie psychiczne bardziej korzystne będzie zastosowanie psychobiotyku.
W praktyce i w moim doświadczeniu dwa najpopularniejsze probiotyki, które stosuję u kobiet to Sanprobi IBS i Sanprobi Stress. Niekiedy z uwagi na wsparcie zdrowia kości w tym okresie sprawdzi się świetnie Sanprobi Immuno ze szczepami wspierającymi mocne kości, co jest kluczowe dla kobiet w okresie menopauzy, ponieważ estrogeny przez wiele lat pełniły funkcję ochronną przed złamaniami.
Nawracające infekcje intymne i dróg moczowych
Wiele kobiet nie zdaje sobie z tego sprawy, ale infekcje dróg moczowych i infekcje intymne (szczególnie te nawracające) rozpoczynają się w jelitach. Dlaczego?
Różnorodna i jakościowa mikrobiota jelitowa aktywnie wspiera mikrobiotę pochwy, która powinna być zdominowana przez bakterie Lactobacillus produkujące kwas mlekowy. Kwaśne środowisko pochwy chroni ją przed zakażeniami. Bakterie występujące w jelitach przechodzą do pochwy poprzez sąsiadujące struktury anatomiczne. “Zasilanie” mikrobioty jelitowej bakteriami z tej grupy wspiera też kolonizację pochwy.
Różnorodna mikrobiota, odpowiednie nawyki żywieniowe pomagają także w regularnym wypróżnianiu, które jest kluczowe to redukcji ryzyka zakażeń układu moczowego. Zaparcia sprzyjają zakażeniom, a kobiety i osoby starsze, które mieć problemy z nawadnianiem bardzo często doświadczają zarówno zaparć jak i zakażeń układu moczowego. Kończy się to niestety podaniem antybiotyków, co oczywiście jest niezbędne, ale jednocześnie antybiotyki mają szalenie niekorzystny wpływ na mikrobiotę jelitową. To nasila dysbiozę.
Układ moczowy musi być też regularnie i stosunkowo często “używany” – mówiąc bardzo kolokwialnie. Mocz nie może zbyt długo “zalegać” w pęcherzu, ponieważ prowadzi to do nadmiernego namnażania bakterii chorobotwórczych. Musi być regularnie wydalany, a układ moczowy “przepłukiwany”. Możliwe jest to tylko wtedy kiedy pijemy odpowiednio często i dużo.
W całej tej układance nie bez znaczenia są również estrogeny. Mają one działanie wspierające równowagę mikrobiologiczną, a gdy dochodzi do ich spadku łatwiej o zwiększenie pH pochwy w wyniku zmniejszonej ilości pożywki dla bakterii produkujących kwas mlekowy (estrogeny pomagają pośrednio w odżywianiu bakterii Lactobacillus dzięki zwiększeniu produkcji i magazynowaniu glikogenu w nabłonku pochwy).
Tu pomocne i kluczowe może być wsparcie probiotyczne. Zarówno probiotykami dopochwowami jak i doustnymi zawierającymi bakterie takie jak L.acidophilus lub L.rhamnosus 299v o którym wspominałam. Probiotykoterapia w wielu publikacjach naukowych wykazała wzrost kolonizacji dróg moczowo-płciowych szczepami Lactobacillus co przekładało się na zmniejszenie częstości nawracających infekcji, a co za tym idzie antybiotykoterapii.
Istnieje wiele innych objawów okołomenopauzalnych, które utrudniają kobietom funkcjonowanie i wpływają na zmniejszony komfort życia. Należą do nich m.in.:
- zmęczenie,
- osłabienie,
- wrażliwość emocjonalna,
- szybkie irytowanie się,
- spadek libido,
- trudności z koncentracją,
- zapominanie,
- palpitacje serca,
- wzrost zarostu na twarzy,
- osłabienie mięśni,
- wypadanie włosów,
- zmiany w strukturze włosów,
- sucha skóra,
- suchość oczu,
- suchość pochwy,
- bóle stawów,
- drażliwość,
- tkliwość piersi.
Wiele z tych zmian ma nie tylko podłoże hormonalne, ale też związane z przewlekłym stanem zapalnym o niskim stopniu natężenia, pogarszającym się zdrowiem metabolicznym (zaburzenia lipidowe, gospodarki glukozowo-insulinowej). Te zaś oddziałują na mikrobiotę jelitową, a mikrobiota jelitowa wpływa także na nie.
Dlatego tak wielu badaczy i specjalistów skłania się ku poprawie komfortu życia i funkcjonowania kobiet w okresie perimenopauzy i menopauzy na interwencjach żywieniowych oprócz stosowania klasycznej terapii hormonalnej.
Działania te opierają się na stosowaniu diety niskoprzetworzonej, z dużą ilością błonnika, prebiotyków, probiotyków, fitoestrogenów, produktów fermentowanych i pełnoziarnistych, a także zdrowych tłuszczach. Tak by wspierać parametry metaboliczne, gęstość mineralną kości, samopoczucie fizyczne i psychiczne.
Podsumowanie
Perimenopauza i menopauza to proces biologiczny, głęboki i transformujący na poziomie hormonalnym. Dotyczy wszystkich układów ciała kobiety i nie pozostaje bez wpływu na mikrobiotę jelitową. To połączenie działa w obie strony i co najważniejsze, kobiety mają na niego realny wpływ.
Nie da się zatrzymać zbliżającej się menopauzy, ale da się przechodzić ten czas w sposób, który zmniejsza dolegliwości i nie jest nieustannym koszmarem, który powoduje chroniczne zmęczenie, drażliwość, uderzenia gorąca, problemy ze snem, trawieniem i wiele innych.
Nauka ma jeszcze wiele do odkrycia przed nami w kontekście estrobolomu, menopauzy, mikrobioty i zdrowia kobiet, ale już teraz możesz działać. W kolejnym artykule przeczytasz o tym w jaki sposób wesprzeć siebie w tym okresie od strony diety i stylu życia.
Artykuł powstał we współpracy merytorycznej z Sanprobi.
Bibliografia
- https://www.frontiersin.org/journals/endocrinology/articles/10.3389/fendo.2025.1562332/full
- https://pmc.ncbi.nlm.nih.gov/articles/PMC9379122/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12209548/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12209548/
- https://onlinelibrary.wiley.com/doi/10.1002/ijc.35427
- https://pmc.ncbi.nlm.nih.gov/articles/PMC9239235/
- https://linkinghub.elsevier.com/retrieve/pii/S0965229923000894
- https://pubmed.ncbi.nlm.nih.gov/37949415/
- https://pubmed.ncbi.nlm.nih.gov/28778332/
- https://pubmed.ncbi.nlm.nih.gov/40335047/





