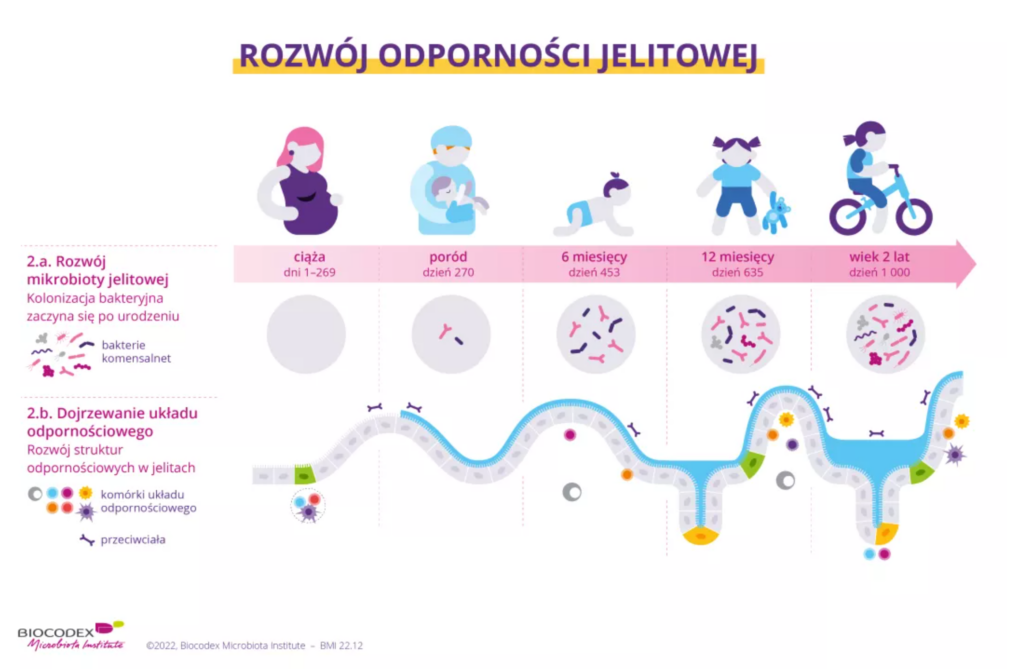
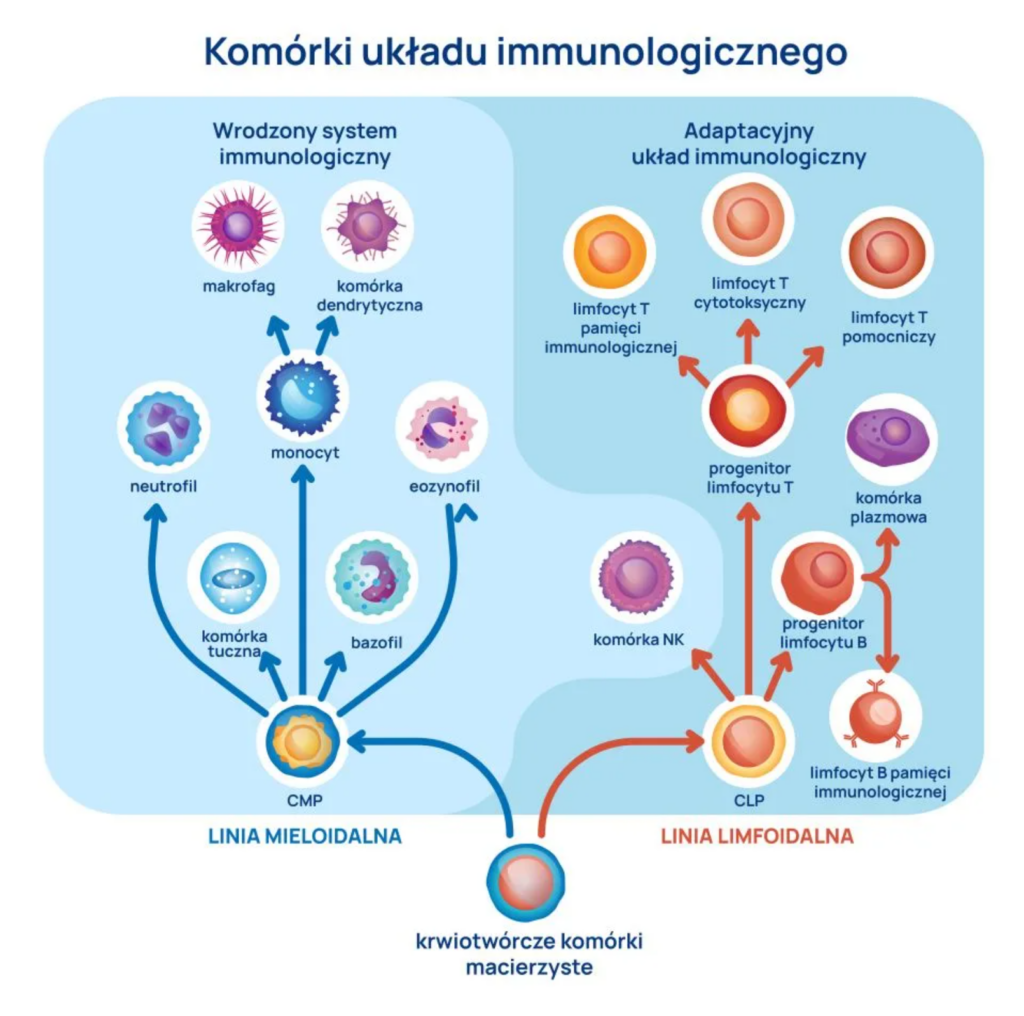
Odporność to zdolność organizmu do rozpoznawania i unieszkodliwiania zagrożeń, takich jak wirusy, bakterie czy komórki nowotworowe, przy jednoczesnym zachowaniu tolerancji na własne antygeny.
Rozwija się od życia płodowego, dojrzewa w dzieciństwie do około 12. roku życia, a następnie dzięki pamięci immunologicznej organizmu wspiera go w skutecznym radzeniu sobie z infekcjami i zagrożeniami w dorosłości.
Odporność człowieka kształtuje wiele czynników: geny, życie płodowe, karmienie piersią, środowisko dorastania, sposób porodu, przyjmowane leki, sposób wychowywania i miejsce zamieszkania, a także dieta, ruch, przebywanie w naturze, sen i szereg innych zmiennych.
Aby zadbać o odporność w życiu osoby dorosłej, o czym przeczytasz w tym artykule, najpierw warto zrozumieć podstawowe informacje o pracy układu odpornościowego.
Warto też dodać, że wzmacnianie odporności u osoby dorosłej różni się od strategii przyjmowanych u dzieci. W przypadku dzieci, odpowiedzialność za niektóre elementy tego procesu przejmują rodzice. Choć nie na wszystkie oczywiście mają wpływ.
Osoby dorosłe zaś nie mają wpływu na to, w jaki sposób kształtował się i dojrzewał ich układ odpornościowy, gdy byli dziećmi. Mają jednak duży wpływ na to, jak pracuje układ odpornościowy dziś.
Warto sobie zadać pytania:
- Czy często choruję? Ile razy w roku?
- Czy wychodzenie z infekcji trwa długo i powoduje przeciągające się w czasie osłabienie, przemęczenie i wyczerpanie?
- Czy chorując, dochodzę do siebie całkowicie, czy chodzę z przeziębieniem tygodniami, nie mogąc się wyleczyć, a następnie łapię kolejne infekcje?
- Ile razy w roku biorę antybiotyki?
Te pytania mogą częściowo pomóc ocenić, czy potrzebujesz wzmacniać odporność.
Jak wzmacniać odporność i dlaczego to ważne?
Według danych WHO i badań epidemiologicznych sezon infekcyjny zaczyna się we wrześniu/październiku i trwa do marca, a w grudniu i styczniu osiągany jest szczyt zachorowań.
Większość infekcji – nawet 90-95% – w sezonie jesienno-zimowym powodują wirusy: wirus grypy A i B, koronawirusy, rinowirusy (nawet 30-50% przeziębień), adenowirusy oraz RSV (szczególnie niebezpieczny dla niemowląt i malutkich dzieci oraz seniorów).
Oznacza to, że zdecydowana większość infekcji nie wymaga leczenia antybiotykami! Tymczasem na wiele z nich antybiotyki są przepisywane zupełnie niepotrzebnie, co działa dewastująco na źródło odporności organizmu, które mieści się w jelitach.
Nawet 70-80% komórek układu odpornościowego znajduje się w jelitach w postaci GALT, czyli tkanki limfatycznej czynnej powiązanej z jelitami. To dlatego hasło „odporność mieszczka w jelitach” nie jest przesadzone. Wyjaśniłam bardzo obszernie, dlaczego tak się dzieje w artykule, który przeczytasz TUTAJ.
W wielkim skrócie warto zapamiętać, że GALT jest tak wyjątkowa, ponieważ nieustannie uczy się, pracuje, przekształca by rozróżniać to co bezpieczne dla człowieka od tego co może być potencjalnie groźne.
GALT – siła odporności
Jelita mają ogromną powierzchnię kontaktu ze światem zewnętrznym za sprawą fałd, kosmków i mikrokosmków, które powiększają powierzchnię wchłaniania składników odżywczych. Ta powierzchnia ma od 200 do nawet 400 metrów kwadratowych i odpowiada wielkości boiska do koszykówki! Oprócz pożywienia jednak tkanka limfatycznie czynna GALT jelit ma kontakt z bakteriami, wirusami, toksynami, mikroplastikiem i własną mikrobiotą, co wymaga precyzyjnej regulacji odpowiedzi immunologicznej.
Kluczowe znaczenie mają tu:
- bariera jelitowa (szczelność nabłonka i warstwa śluzu),
- przeciwciała IgA, które neutralizują patogeny, nie wywołując nadmiernego stanu zapalnego,
- mikrobiota jelitowa, która wpływa na dojrzewanie i funkcjonowanie komórek odpornościowych, w tym mechanizmów regulujących odpowiedź zapalną.
Bakterie jelitowe produkują także m.in. krótkołańcuchowe kwasy tłuszczowe (np. maślan), które wspierają integralność bariery jelitowej oraz sprzyjają rozwojowi limfocytów regulatorowych (Treg). To właśnie te komórki odpowiadają za hamowanie nadmiernej reakcji immunologicznej i utrzymanie tolerancji.
Dlatego stan mikrobioty jelitowej nie decyduje wyłącznie o tym, czy zachorujemy, ale także:
- jak silny będzie stan zapalny,
- jak długo potrwa infekcja,
- czy układ odpornościowy wróci do równowagi po jej zakończeniu.
W tym kontekście nadmierne i nieuzasadnione stosowanie antybiotyków, przewlekły stres, niedobór snu czy dieta uboga w błonnik realnie osłabiają odporność, zaburzając jej regulację, a nie tylko „zmniejszają liczbę bakterii”.
O wpływie antybiotyków, leków, diety i wielu innych czynników na mikrobiotę jelitową przeczytasz w artykule „Co niszczy mikrobiotę jelitową?”
Jeśli dodatkowo nasz organizm jest osłabiony, na stałe przyjmowane są różne leki, mamy choroby bazowe i dotyczy nas dysbioza jelit to probiotykoterapia może być kluczowa w odzyskiwaniu prawidłowej pracy układu odpornościowego.
Wzmocnienie odporności jest szczególnie ważne kiedy dochodzi do zbyt częstych infekcji, które przekraczają ogólnie przyjęte normy.
- Dla małych dzieci do 5. roku życia może być to nawet 12 infekcji w roku,
- Dla starszych dzieci około 4-8.
- U dorosłych do 4 infekcji na rok.
Liczba infekcji przekłada się na realne koszty osobiste, ale też systemowe. Dlatego wzmacnianie odporności nawet u dzieci, które dopiero trenują układ odpornościowy jest kluczowe. A w przypadku dorosłych jest to element w dużej mierze gwarantujący większy spokój, lepsze samopoczucie mentalne i fizyczne na co dzień.
Wzmocnienie odporności u osób dorosłych opłaca się pod wieloma względami:
-
- zmniejsza częstotliwość infekcji do nawet 40-50%, czyli niemal o połowę,
- prowadzi do łagodniejszego przebiegu infekcji i szybszej rekonwalescencji,
- zmniejsza podaż antybiotyków i wspiera walkę z rozwojem antybiotykooporności różnych patogenów, które potem trudniej leczyć,
- pomaga unikać leczenia i stosowania wielu leków, które nie pozostają bez wpływu na zdrowie ogółem (sterydy, leki przeciwzapalne itp.),
- poprawia jakość życia,
- zmniejsza poziom stresu,
- sprzyja lepszym relacjom rodzinnym (mniej chaosu, stresu, niepotrzebnych konfliktów np. kto bierze zwolnienie by zaopiekować się dziećmi itd.),
- pozwala uniknąć kosztownego leczenia, kupowania wielu leków, a więc oszczędza pieniądze,
- oszczędza też dni wolne od pracy i pomaga uniknąć zwolnień lekarskich, a co za tym idzie, pozwala zarabiać 100% swojego wynagrodzenia, będąc w pracy, w stosunku do 80% kiedy przebywamy na zwolnieniu,
- sprzyja lepszemu samopoczuciu, chęci do działań oraz motywacji,
- odciąża system ochrony zdrowia, nie generując dodatkowych kosztów, ale także dając więcej przestrzeni przychodniom na zajęcie się np. pacjentami z podwyższonych grup ryzyka.
To oczywiście nie wszystkie powody, dla których warto wzmacniać odporność organizmu, ale z pewnością jedne z najważniejszych, pozwalające zrozumieć, dlaczego w ogóle warto wspierać i budować odporność w życiu dorosłym.
Jak wzmacniać odporność – praca układu odpornościowego
Zanim przejdę do omówienia najważniejszych aspektów budowania odporności, ważne jest zrozumienie, że układ odpornościowy człowieka to niezwykle złożona sieć mechanizmów obronnych, która składa się z:
- odporności wrodzonej, tzw. nieswoistej,
- odporności nabytej, tzw. swoistej– to właśnie ten rodzaj odporności rozwija się u małych dzieci i trenuje przez wiele lat.
Odporność wrodzona (nieswoista)
Odporność wrodzona działa szybko i „na skróty”, a więc mało precyzyjnie. Co ma ogromny sens, ponieważ celem układu odpornościowego jest szybka reakcja w pierwszej fazie infekcji, a następnie bardziej precyzyjna, dokładna, kiedy dojdzie do rozpoznania wroga/patogenu.
Odpornośc wrodzona posługuje się różnymi „narzędziami walki”, które obejmują:
- bariery fizyczne i chemiczne (skóra, kwas żołądkowy i niskie pH żołądka, błony śluzowe, bariera jelitowa, bariera krew-mózg),
- odruchy obronne, np. kaszel, wydzielina z nosa, odruch wymiotny,
- wydzielanie substancji o działaniu bakteriobójczym i bakteriostatycznym np. laktoferyna, lizozym,
- komórki fagocytujące (makrofagi, monocyty, neutrofile),
- komórki natural killers, tzw. komórki NK,
- cytokiny prozapalne i inne cząsteczki oraz związki wspierające,
- układ dopełniacza,
- mikrobiotę jelitową (kluczowe jest, w jakim jest stanie, bo odpowiednio odżywiona, stabilna mikrobiota stanowi potężne źródło defensywne w przypadku infekcji).
Odporność nabyta (swoista, adaptacyjna)
Odporność nabyta działa wolniej, ale precyzyjniej, wykorzystując limfocyty T i B oraz przeciwciała, a następnie, po kontakcie z danym patogenem, dzięki uczeniu się, tworzy pamięć immunologiczną. Kolejne zakażenia i infekcje, dzięki uzyskanej pamięci (przechorowaniu), przebiegają łagodniej, a czasem nawet bezobjawowo.
Odporność nabyta jest pamiętliwa, potrafi rozróżniać małe różnice między antygenami różnych patogenów. Potrzebuje jednak do tego czasu.
Narzędziami do walki, które wykorzystuje odporność nabyta, oprócz wspomnianych limfocytów T i B oraz pamięci immunologicznej, są też przeciwciała IgA, IgG, IgM, IgE.
| Odporność wrodzona (nieswoista) | Odporność nabyta (swoista) | |
| Moment pojawienia się | Obecna od urodzenia | Rozwija się stopniowo w trakcie życia, po kontakcie z antygenami |
| Swoistość (ukierunkowanie) | Nieswoista – reaguje podobnie na wielu różnych „napastników” | Swoista – ukierunkowana na konkretne antygeny (np. określony wirus, bakteria, alergen) |
| Czas reakcji | Bardzo szybka – minuty do godzin | Wolniejsza pierwsza odpowiedź – dni; przy kolejnym kontakcie reakcja jest znacznie szybsza |
| Pamięć immunologiczna | Brak pamięci – każda infekcja traktowana jest „od zera” | Obecna pamięć – przy ponownym kontakcie odpowiedź jest szybsza i silniejsza (szczepienia wykorzystują ten mechanizm) |
| Główne komórki | Neutrofile, makrofagi, komórki NK, komórki dendrytyczne, komórki tuczne | Limfocyty B (produkują przeciwciała), limfocyty T (pomocnicze, cytotoksyczne, regulatorowe) |
| Główne mechanizmy | Bariery fizyczne (skóra, śluzówki), odruch kaszlu, gorączka, stan zapalny, fagocytoza, białka dopełniacza | Produkcja przeciwciał, swoiste rozpoznanie antygenu, eliminacja komórek zakażonych, tworzenie komórek pamięci |
| Rola w pierwszej fazie infekcji | Pierwsza linia obrony – zatrzymuje i spowalnia rozwój infekcji | Włącza się później – przejmuje „precyzyjną” walkę, finalnie oczyszcza organizm z patogenu |
| Wpływ stylu życia | Wrażliwa na niedobory snu, przewlekły stres, niedożywienie, palenie, alkohol | Zależna od tego samego + jakości stymulacji (szczepienia, kontakt z drobnoustrojami, różnorodna dieta) |
| Przykłady działania | Szybki stan zapalny przy skaleczeniu, gorączka, zwiększona liczba neutrofilów w ostrym zakażeniu | Wytworzenie przeciwciał po szczepieniu, trwała odporność po przebytej ospie w dzieciństwie |
| Wpływ mikrobioty jelitowej | Mikrobiota moduluje reakcje zapalne i barierę śluzówkową | Mikrobiota wpływa na dojrzewanie limfocytów i rozwój tolerancji immunologicznej (m.in. limfocyty Treg) |
Układ odpornościowy używa wielu „cząsteczek” sygnałowych, które mają za zadanie informować o tym, co należy robić w danej fazie infekcji i odpowiedzi immunologicznej. To tacy posłańcy z wiadomościami, ale de facto cały układ immunologiczny można porównać do bardzo dobrze działającego i skoordynowanego wojska.
Żołnierze mają różne zadania i różne kompetencje, a ich misje i sposoby działania są odmienne, choć uzupełniające się. Od tych, które informują o zagrożeniu i włączają alarm, po te, które walczą na froncie, sprzątają po walce czy koordynują cały proces.
Układ odpornościowy nie działa “magicznie” ani na zasadzie jednej tabletki na odporność. To raczej system alarmowy z całym wojskiem i sztabem dowodzenia w jednym.
Żeby zrozumieć, co realnie można zrobić by wzmacniać odporność warto znać 3 kluczowe mechanizmy, które dzieją się w tle każdej infekcji.
| 1. Rozpoznanie intruza: receptory, które „widzę” zakrożenie | 2. Komunikacja i walka: cytokiny jako sygnały dowodzenia | 3. Działania precyzyjne i zapamiętywanie: limfocyty T/B oraz tolerancja by nie atakować swoich tkanek |
| Odporność wrodzona ma zestaw receptorów (takich czujników), które wyłapują typowe elementy wirusów i bakterii. To dzięki nim organizm w ogóle wie, że „coś się dzieje” i uruchamia pierwszą odpowiedź: stan zapalny, gorączkę, mobilizację komórek odpornościowych. | Kiedy układ odpornościowy uruchamia alarm potrzebuje też się komunikować z różnymi częściami ciała. Rolę posłańców pełnią m.in. cytokiny – jedne nakręcają stan zapalny (żeby szybko ograniczyć rozwój infekcji – cytokiny prozapalne), inne go wygaszają (żeby nie doszło do przeciążenia, ich produkcja pomaga radzić sobie z infekcją). To ważne, bo celem nie jest najsilniejszy stan zapalny, tylko skuteczny i kontrolowany. | Odporność nabyta to część, która “uczy się” konkretnego patogenu i tworzy pamięć immunologiczną. Ale równie ważna jest druga strona medalu: tolerancja immunologiczna – czyli zdolność do hamowania reakcji wtedy, gdy nie jest potrzebna albo kiedy organizm mógłby zacząć atakować własne tkanki. W tym kontekście ogromne znaczenie ma m.in. oś jelita–płuca i mechanizmy regulacyjne (np. rola limfocytów Treg modulowanych przez mikrobiotę). |
Właśnie dlatego sprawnie działający system odpornościowy to taki, który:
- szybko rozpoznaje zagrożenie i zaczyna działać przez co nasze zmieniające się samopoczucie pozwala nam reagować odpowiednio wcześnie (np. iść spać, odpocząć, zostać w domu zamiast wyjścia, wziąć suplementację, która może wesprzeć itd,
- sprawnie komunikuje się z różnymi elementami swojego systemu,
- skutecznie walczy z infekcją i wraca do równowagi w odpowiednim czasie, bez ciągnących się konsekwencji i stanu zapalnego trwającego tygodniami.
Jak wzmacniać odporność, czyli jakie funkcje pełni układ odpornościowy i dlaczego nie chodzi tylko o chorowanie w zimie?
Najważniejszą funkcją układu odpornościowego jest zapobieganie infekcjom różnego pochodzenia i walka z infekcją, która się rozwija. Układ immunologiczny ma jednak wiele innych, ogromnie ważnych funkcji, które częściowo wybrzmiały między wierszami:
- naprawia uszkodzone tkanki – dzięki zjawisku ostrego stanu zapalnego dochodzi między innymi do napływu makrofagów i neutrofili oraz mediatorów zapalenia do miejsca uszkodzenia, przez co usuwane są uszkodzone komórki, uwalniane są związki o charakterze przeciwzapalnym, co powoduje „gojenie” stanu zapalnego (np. w poparzeniu, uszkodzeniu skóry)
- chroni przed rozwojem chorób nowotworowych – eliminuje komórki nowotworowe, hamuje ich rozwój (defensyny, czynnik martwicy nowotworów TNF),
- usuwa uszkodzone lub nieprawidłowe komórki,
- tworzy pamięć immunologiczną,
- rozpoznaje i reaguje na przeszczepy narządów,
- rozróżnia własne komórki od obcych.
Niestety, czasem dochodzi do sytuacji, w których układ immunologiczny reaguje nieprawidłowo.
Powoduje to liczne patologie w odpowiedzi immunologicznej. Może dojść do:
- zmniejszonej lub nieskutecznej odpowiedzi immunologicznej (w stanach obniżonej odporności, w pierwotnych i wtórnych niedoborach odporności),
- nadmiernej odpowiedzi immunologicznej, np. kiedy zupełnie niegroźny antygen wywołuje nadmierną reakcję (alergie, nadwrażliwości pokarmowe IgG-zależne),
- nieprawidłowej reakcji na własne antygeny/własne komórki, co skutkuje atakiem na własny organ, np. autoimmunologiczne zapalenie tarczycy Hashimoto.
Jak wzmacniać odporność – działania prewencyjne o udokumentowanych korzyściach
Wzmocnienie układu odpornościowego u osób dorosłych zaczyna się od prewencji zachorowań, a następnie w przypadku wtargnięcia patogenu i rozpoczęcia infekcji, od przemyślanego sposobu działania, który wesprze łagodniejszy jej przebieg i pozwoli szybciej wrócić do zdrowia.
Do działań profilaktycznych, które poprawiają stan zdrowia człowieka i wpływają na prawidłowo działający układ odpornościowy należą:
- stosowanie dieta przeciwzapalnej o niskim stopniu przetworzenia – model śródziemnomorski
- różnorodna i odpowiednio odżywiona mikrobiota jelitowa wspierana celowaną probiotykoterapią szczególnie u osób chorych lub z zaburzeniami metabolicznymi (PCOS, insulinooporność, otyłość, alergia, astma, choroby wątroby i przewodu pokarmowego, w przypadku przyjmowania leków na stałe),
- suplementacja kwasów omega-3 pochodzących z tłustych ryb morskich lub alg,
- odpowiednie nawodnienie organizmu,
- higiena snu (odpowiednia ilość i jakość godzin snu),
- dbanie o higienę i częste mycie rąk,
- rezygnacja z nałogów (alkohol, tytoń, narkotyki),
- unikanie ekspozycji na wysoce zanieczyszczone powietrze,
- aktywność ruchowa, szczególnie na świeżym powietrzu i w terenach zielonych np. w lesie,
- wietrzenie pomieszczeń w sezonie jesienno-zimowym, unikanie przegrzewania i stosowanie oczyszczaczy powietrza gdy jakość powietrza tego wymaga, ,
- nauka zarządzania stresem w sposób, który wspiera rozluźnienie i regenerację układu nerwowego,
- hartowanie organizmu (morsowanie, sauna, zimne prysznice, spacery z zimne dni) – tylko jeśli układ odpornościowy nie jest przeciążony,
- badania laboratoryjne i profilaktyka niedoborów m.in. witaminy D, żelaza, cynku,
- przedsezonowa suplementacja celowana o udokumentowanych właściwościach m.in. zielona herbata, colostrum, beta-glukany.
Jak wzmocnić odporność – podsumowanie
Układ odpornościowy jest złożony, a jego prawidłowe funkcjonowanie zależy od wielu czynników. Nie da się wziąć jednego suplementu na odporność i myśleć, że to rozwiąże problem częstych infekcji lub infekcji, które są bardzo przewlekłe i utrudniające codzienne funkcjonowanie. Odporność jest dynamiczna, zmienia się n. pod wpływem stresu, niewyspania, słabego odżywiania, złej kondycji fizycznej.
Długofalowo największe znaczenie ma prewencja: konsekwentne dbanie o podstawy zdrowego stylu życia, profilaktyka niedoborów oraz świadome decyzje, które wzmacniają odporność każdego dnia, a nie tylko w sezonie infekcyjnym. Układ odpornościowy naprawdę potrafi działać na naszą korzyść — pod warunkiem, że damy mu ku temu odpowiednie warunki. I o tym jest właśnie kolejny artykuł, który rozwija poszczególne punkty z listy wymienionej powyżej. Im wcześniej bowiem zaczniemy działać prewencyjnie, tym rzadziej będziemy chorować, łagodniej przechodzić infekcje i szybciej wracać do pełni sił. Układ odpornościowy naprawdę potrafi pracować na naszą korzyść – pod warunkiem, że damy mu do tego warunki.
BIBLIOGRAFIA
- https://link.springer.com/article/10.1186/s12967-017-1175-y
- https://pubmed.ncbi.nlm.nih.gov/32340216/
- https://pubmed.ncbi.nlm.nih.gov/35587877/
- https://www.gssiweb.org/sports-science-exchange/article/sse-151-effects-of-exercise-on-immune-function/1000
- https://pubmed.ncbi.nlm.nih.gov/36001877/
- https://pubmed.ncbi.nlm.nih.gov/40969681/
- https://pubmed.ncbi.nlm.nih.gov/37630816/
- https://www.mdpi.com/1422-0067/26/2/845
- https://pmc.ncbi.nlm.nih.gov/articles/PMC7019735/
- https://pubmed.ncbi.nlm.nih.gov/38999755/
- https://pubmed.ncbi.nlm.nih.gov/33900466/
- https://linkinghub.elsevier.com/retrieve/pii/S2352939317300337
- https://pubmed.ncbi.nlm.nih.gov/28202713/
- https://pubmed.ncbi.nlm.nih.gov/10719670
Artykuł powstał we współpracy merytorycznej z marką Sanprobi.