Mikrobiota jelitowa, czyli zespół mikroorganizmów zasiedlających jelita człowieka to jeden z najważniejszych elementów zdrowia metabolicznego, hormonalnego, immunologicznego i neurologicznego.
W poprzednim artykule omówiłam trzy najważniejsze mechanizmy na drodze których zaburzenia mikrobioty jelitowej przyczyniają się do insulinooporności. Jednocześnie dysbioza jelitowa utrudnia remisję zaburzeń gospodarki glukozowo-insulinowej. Dlatego dbałość o jelita jest tak kluczowa.
Z tego artykułu dowiesz się jak wspierać mikrobiotę jelitową w insulinooporności, tak by odżywiać pożyteczne bakterie i “uśmiercać” chorobotwórcze dbając o równowagę mikrobów w jelitach.
Dieta śródziemnomorska z twistem – idealna by odżywiać mikrobiotę, pozbyć się insulinooporności i zadbać o serce
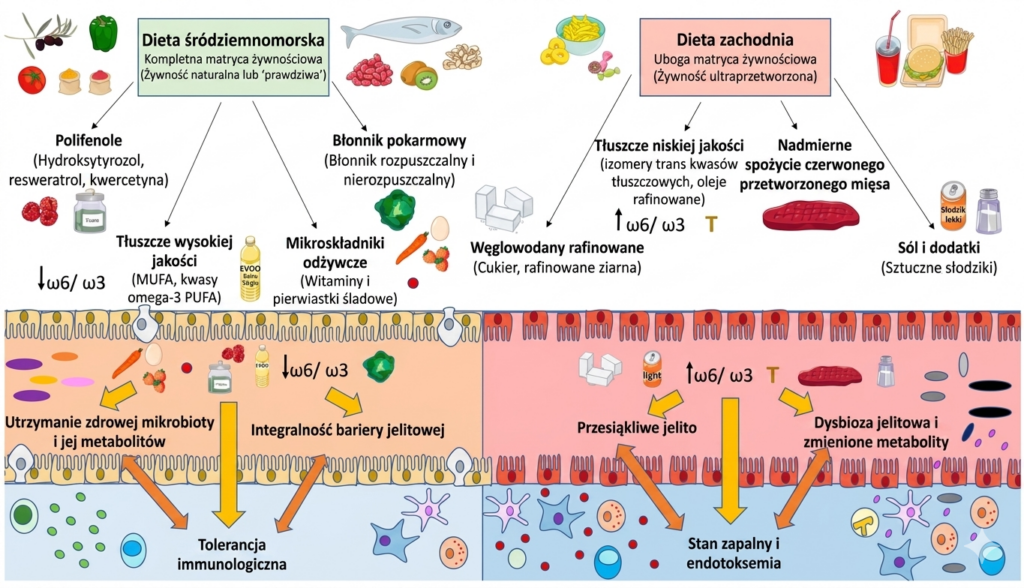
W świetle aktualnych badań naukowych dieta śródziemnomorska jest uznawana za najkorzystniejszy model żywieniowy wspierający mikrobiotę jelitową i jednocześnie jest to jeden z najskuteczniejszych modeli żywieniowych dbających o zdrowie ogólne człowieka.
Nie przez przypadek UNESCO uznało ją za niematerialne dziedzictwo kulturowe, a naukowcy z całego świata potwierdzają jej działanie przeciwzapalne, kardioprotekcyjne i metaboliczne. Sprzyja też redukcji insulinooporności.
W wersji zmodyfikowanej pod postacią diety śródziemnomorskiej o średniej lub niskiej zawartości węglowodanów, czy nawet ketogenicznej może pomagać w całkowitej remisji chorób. Warto jednak pamiętać, że nie dla każdego model śródziemnomorski z ograniczonym spożyciem węglowodanów będzie korzystny i zawsze warto skonsultować się z lekarzem i dietetykiem przed podjęciem decyzji o drastycznej zmianie diety. Szczególnie jeśli Twój stan zdrowia jest złożony i masz kilka jednostek chorobowych.
Ale właściwie…czym ta dieta śródziemnomorska różni się od diety przeciętnego zjadacza chleba w Polsce i od tzw. diety zachodniej?
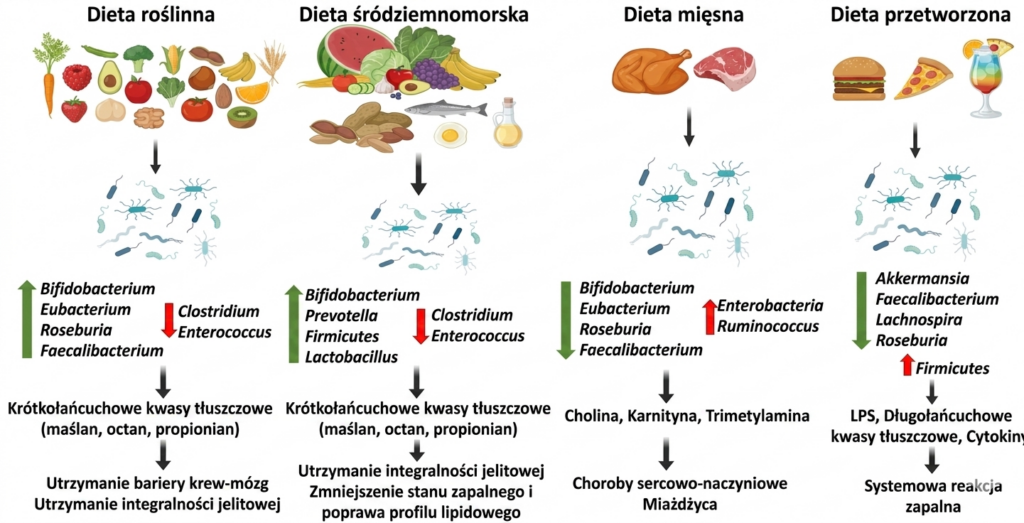
Przede wszystkim jest różnorodna, nieprzetworzona i zawiera bardzo dużo błonnika, antyoksydantów i związków aktywnych m.in.polifenoli. Dieta zachodnia, bogata w wysoko przetworzoną żywność, rafinowany cukier i nasycone kwasy tłuszczowe, zmniejsza różnorodność mikrobioty jelitowej, zmniejsza populację pożytecznych bakterii z rodzaju Bifidobacterium i zwiększa liczbę bakterii proteolitycznych o działaniu prozapalnym. Dieta śródziemnomorska działa dokładnie odwrotnie.
Badania nad dietą śródziemnomorską potwierdzają, że zwiększa ona liczebność bakterii z gatunku Lactobacillus, Bifidobacterium i producentów maślanu (Faecalibacterium prausnitzii, Roseburia intestinalis), który odżywia kolonocyty. Obniżając jednocześnie poziom prozapalnych bakterii Ruminococcus gnavus.
Ponadto zwiększa populację Prevotella oraz niektórych gatunków Bacteroides, które są zaangażowane w rozkład złożonych polisacharydów roślinnych.
Ma udokumentowanie działanie zmniejszające stężenie glukozy i insuliny we krwi, a więc poprawiające gospodarkę glukozowo-insulinową, wspiera redukcję masy ciała, redukcję tkanki tłuszczowej i zmniejszenie stanu zapalnego.
Co więcej, najnowsze doniesienia wskazują na korzystne oddziaływanie tego modelu żywieniowego także na zdrowie psychiczne i neuronalne poprzez oś jelitowo-mózgową.
Główne filary diety śródziemnomorskiej to:
- różnorodne warzywa i owoce, spożywane w każdym posiłku,
- oliwa z oliwek i dobrej jakości tłuszcze (orzechy, nasiona, pestki, awokado),
- rośliny strączkowe (soczewica, ciecierzyca, fasola, groch),
- pełnoziarniste produkty zbożowe,
- tłuste ryby morskie i owoce morza jako główne źródło białka zwierzęcego i kwasów omega-3,
- niskotłuszczowe produkty mleczne, jaja i białe mięso (drób).
W tym modelu mięso czerwone i przetworzone produkty z mięsa czerwonego pojawiają się sporadycznie – nie kilka razy dziennie, jak w typowej polskiej diecie. Podobnie jak słodycze.
I nie chodzi o perfekcjonizm, bo nikt z nas nie jada codziennie jak mieszkaniec Krety. Chodzi o dominujący wzorzec żywieniowy. Bo to właśnie on przez miesiące i lata kształtuje skład mikrobioty.
Konkretne składniki diety, które odżywiają mikrobiotę i poprawiają insulinowrażliwość
Błonnik pokarmowy – paliwo dla bakterii jelitowych
Węglowodany, które nie są wchłaniane w jelicie cienkim stają się głównym źródłem energii dla drobnoustrojów zamieszkujących jelito grube. To tzw. węglowodany dostępne dla mikrobioty (MAC), czyli te frakcje błonnika pokarmowego, które nie są trawione przez człowieka, ale mogą być metabolizowane przez bakterie jelitowe.
Fermentacja tych węglowodanów – MAC – prowadzi do powstawania SCFA, czyli krótkołańcuchowych kwasów tłuszczowych, które pełnią wiele ważnych funkcji. Od działania przeciwzapalnego, odżywczego, produkującego śluz, regulującego apetyt itd.
Wyniki wielu badań potwierdzają, że wyższe spożycie błonnika jest związane z niższą zachorowalnością na cukrzycę, nowotwory jelita grubego, choroby układu krążenia.
Polacy spożywają średnio 19 g błonnika dziennie, przy zaleceniu minimum 25 g. To zdecydowanie za mało.
W chorobach przebiegających z zaburzeniami gospodarki glukozowo-insulinowej, zarówno badania, jak i moja praktyka gabinetowa wskazują, że optymalna ilość błonnika powinna oscylować wokół 40 g na dobę.
źródło: https://www.frontiersin.org/journals/nutrition/articles/10.3389/fnut.2026.1761992/full tłumaczenie AI
Ma to kluczowe znaczenie w dietoterapii insulinooporności, stanu przedcukrzycowego, PCOS, choroby otyłościowej i innych jednostek chorobowych przebiegających z zaburzeniami stężenia glukozy i insuliny, dyslipidemią, czy nawet dominacją estrogenową.
Spożywanie różnorodnych form błonnika (rozpuszczalnego i nierozpuszczalnego) stymuluje bogatą i zróżnicowaną mikrobiotę, sprzyja prawidłowemu rytmowi wypróżnień oraz produkcji krótkołańcuchowych kwasów tłuszczowych.
Warto pamiętać, że zwiększone spożycie błonnika musi iść w parze ze zwiększonym spożyciem wody, aby uniknąć zaparć. Błonnik jest zawarty w największej ilości w warzywach, owocach ze skórą, z pestkami, a także z produktach pełnoziarnistych jak grube kasze, czy orzechach, nasionach i pestkach.
Osoby, które spożywały mało błonnika po przejściu na bardziej bogatoresztkową dietę mogą odczuwać dolegliwości. Warto wdrażać powoli więcej produktów bogatych w błonnik jak warzywa, owoce, czy strączki i kasze monitorując swoje samopoczucie. Czasem konieczna może być probiotykoterapia odpowiednimi szczepami, by zwiększyć populację bakterii degradujących błonnik.
Kwasy omega-3 – terapeutyczne działanie na jelita
Kwasy omega-3 (głównie EPA i DHA) to tłuszcze, które są niezbędne dla zdrowia człowieka i pełnią wiele różnych ważnych funkcji. Organizm potrafi w niewielkiej ilości syntetyzować je z niezbędnych nienasyconych kwasów tłuszczowych (NNKT), czyli kwasu linolowego i alfa-linolenowego. Synteza ta jest jednak bardzo nieefektywna i zdecydowanie niewystarczająca dla zachowania zdrowia. Dlatego należy dbać o dostarczanie ich z dietą (przede wszystkim tłuste ryby morskie) lub suplementacją (oleje z tłustych ryb, z alg).
Kwasy omega-3 są kluczowe w budowie błon komórkowych, szczególnie mózgu, siatkówki oka, czy plemników. Bardzo ważna jest ich odpowiednia podaż w okresie ciąży u matek i w czasie karmienia piersią.
Pełnią funkcje przeciwzapalne, zmniejszające poziom trójglicerydów, obniżające stężenie cholesterolu całkowitego i LDL, zmniejszają ryzyko zawału, udaru, obniżają ciśnienie tętnicze, poprawiają funkcje poznawcze zmniejszając ryzyko demencji.
Wykazują też właściwości poprawiające gospodarkę glukozowo-insulinową zmniejszają ryzyko rozwoju cukrzycy typu 2, a to tylko niektóre z ich właściwości.
W przypadku mikrobioty sprzyjają integralności bariery jelitowej oraz stymulują wzrost bakterii z Faecalibacterium, budujących ochronną warstwę jelit. W badaniach obserwuje się także wzrost liczebności Bifidobacterium i Lactobacillus oraz niektórych bakterii typu Bacteroidetes szczególnie w przypadku suplementacji tymi olejami.
Kwasy omega-3 przyczyniają się też do wzrostu produkcji kwasu masłowego (maślanu) i kwasu propionowego (propionian). Pomagają zmniejszać negatywne skutki diety
wysokotłuszczowej na degradację ochronnego śluzu i modulują tzw. oś jelito-mózg. Ma to ogromne znaczenie dla zdrowia psychicznego i wsparcia zmniejszania ryzyka depresji, niepokoju, obniżonej samooceny.
Warto pamiętać, że choć najlepszymi źródłami kwasów omega-3 są tłuste ryby morskie to z uwagi na ogromne zanieczyszczenie akwenów wodnych są one również źródłem mikroplastiku, metali ciężkich i innych zanieczyszczeń.
Wybór odpowiedniej jakości ryb i suplementów jest konieczny, by próbując sobie pomóc nie szkodzić jednocześnie.
Kiszonki, fermentowane produkty mleczne i polifenole
Kiszonki (kapusta, ogórki, kimchi, kombucha) i fermentowane produkty mleczne (jogurt, kefir, maślanka, mleko acidofilne, zsiadłe mleko) zwiększają różnorodność ekosystemu jelitowego. Zawarte w nich bakterie fermentacji mlekowej i kwas mlekowy obniżają pH w jelitach do wartości optymalnych, czyli takich, które sprzyjają prawidłowemu rozkładowi resztek pokarmowych i hamują wzrost bakterii patogennych.
Niektóre badania klinicznie wskazują także na działanie przeciwzapalne produktów fermentowanych.
Włączenie do swojej diety tych produktów (ważne! produktów mlecznych naturalnych nie dosładzanych), naprawdę dobrej jakości – wesprze mikrobiotę jelitową. Warto jednak pamiętać, że mając nadciśnienie tętnicze kiszonki, które są zwykle bardzo słone nie są polecane w codziennej diecie.
Oprócz kiszonek i produktów fermentowanych mlecznych wspaniałym elementem wspierającym mikrobiotę jelitową są polifenole ((flawonoidy, kwasy fenolowe, lignany itd) To związki aktywne występujące w produktach roślinnych o silnym działaniu przeciwzapalnym i antyoksydacyjnym. Większość z nich dociera do jelita gdzie nie tylko oddziałują lokalnie na mikrobiotę jelitową, ale też zwrotnie wchłaniane w okrężnicy trafią do wątroby gdzie wykazują funkcje oksydacyjne i przeciwzapalne. Są też ponownie “wysyłane” do krwioobiegu dzięki czemu wykazują te właściwości także ogólnoustrojowo.
Polifenole wchodzą w interakcje z drobnoustrojami jelitowymi jak napisałam wyżej. To oznacza, że pomagają m.in. niwelować szkody wywołane dietą wysokotłuszczową, zachodnią, wspierają też wzrost populacji bakterii Lactobacillus i Bifidobacterium. Zmniejszają również wydzielanie prozapalnego lipopolisacharydu – LPS.
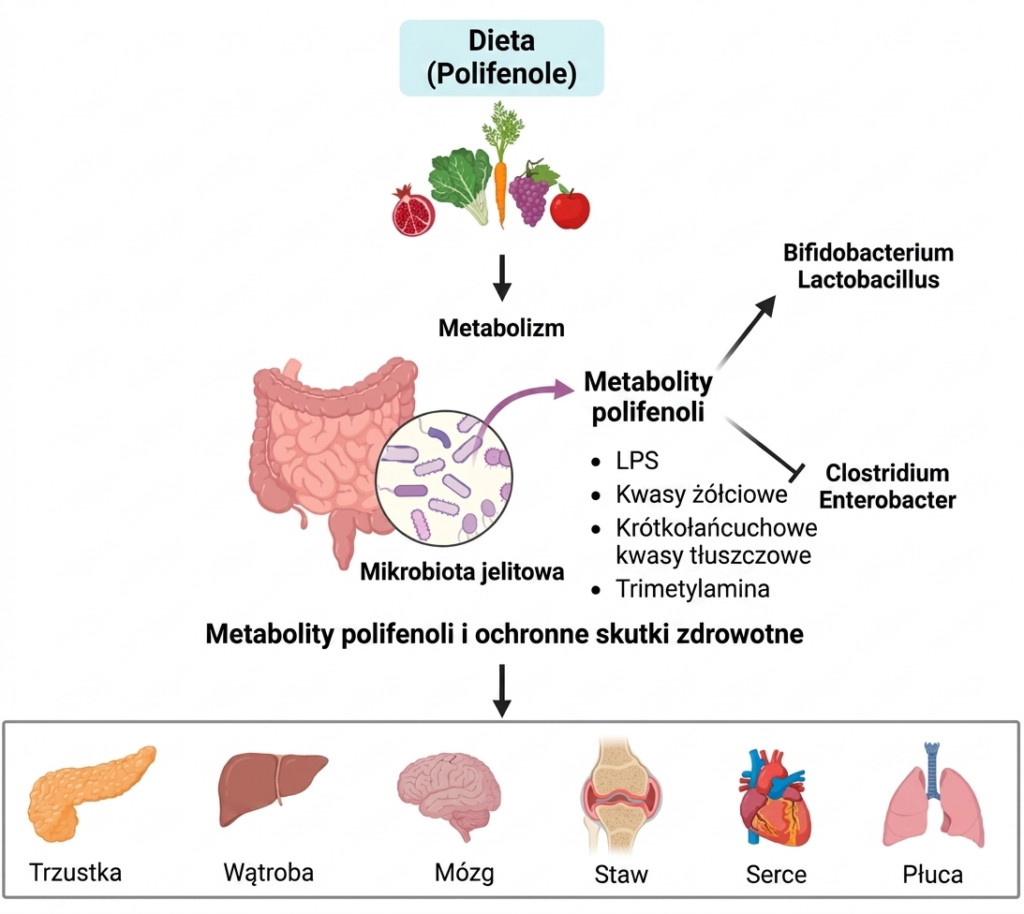
źródło: https://www.frontiersin.org/journals/pharmacology/articles/10.3389/fphar.2025.1710088/full tłumaczenie AI
Do polifenoli należą m.in. zielona herbata, kurkuma, kakao, winogrona (szczególnie z ciemną skórką), orzechy, suszone zioła i przyprawy (oregano, goździki, anyż, bazylia) wszelkie owoce jagodowe i wiele innych.
Do zapamiętania: polifenole występują jedynie w produktach roślinnych. Nie znajdziemy ich w mięsie, jogurcie, mleku, maśle, czy serku wiejskim.
Probiotyki – wsparcie dla mikrobioty i redukcji insulinooporności
Dieta w insulinooporności, która jednocześnie wspiera mikrobiotę jelitową to fundament. Podobnie jak redukcja stresu, zadbanie o sen i ruch.Wszystkie z wymienionych mają wpływ zarówno na insulinooporność jak i mikrobiotę jelitową.
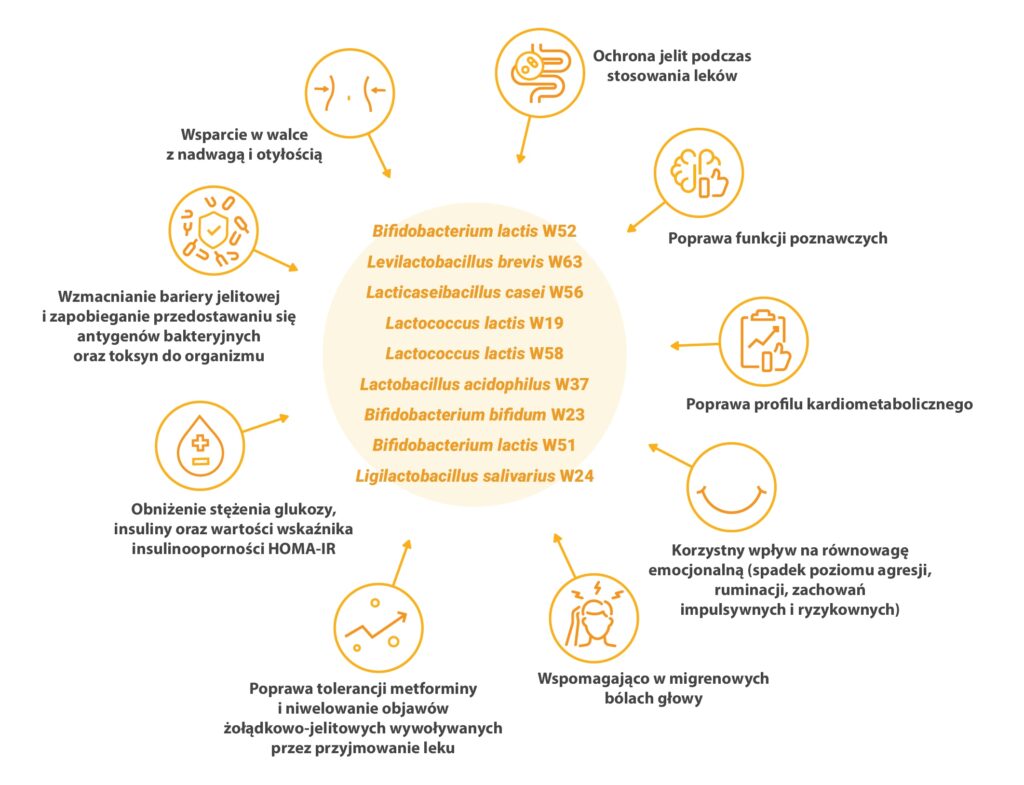
W insulinooporności warto rozważyć jednak dodatkowe wsparcie probiotyczne, które działa precyzyjnie na poziomie metabolicznym. Chodzi o takie probiotyki, które mają udokumentowane działanie kliniczne. W tym przypadku w mojej praktyce gabinetowej sprawdza się Sanprobi Barrier. To mój ulubiony probiotyk, który polecam jako wsparcie i jednocześnie skład o szerokim spektrum działania.
Skład Sanprobi Barrier to 9 szczepów:
- Bifidobacterium bifidum W23,
- Bifidobacterium lactis W51,
- Bifidobacterium lactis W52,
- Lactobacillus acidophilus W37,
- Levilactobacillus brevis W63 (wcześniej Lactobacillus brevis W63),
- Lacticaseibacillus casei W56 (wcześniej Lactobacillus casei W56),
- Ligilactobacillus salivarius W24 (wcześniej Lactobacillus salivarius W24),
- Lactococcus lactis W19,
- Lactococcus lactis W58.
Co dokładnie robią powyższe szczepy bakteryjne i dlaczego oprócz wsparcia w redukcji insulinooporności działają szerzej?
- Wspierają integralność bariery jelitowej i zapobiegają przedostawaniu się toksyn oraz antygenów bakteryjnych do krwiobiegu. Zmniejszają tym samym endotoksemię metaboliczną i poprawiają skład jakościowy i ilościowy mikrobioty jelitowej pomagając “wychodzić” z dysbiozy jelitowej.
- Oddziałują na oś mózgowo-jelitową, czyli wspierają zdrowie psychiczne. Niektóre szczepy mają udokumentowane działanie psychobiotyczne, czyli oddziałujące na zdrowie psychiczne.
- Produkują korzystne dla zdrowia metabolity, np. krótkołańcuchowe kwasy tłuszczowe (SCFA) m.in. maślan i propionian, o wielu właściwościach prozdrowotnych omawianych w tym i poprzednich artykułach.
- Produkują związki przeciwdrobnoustrojowe przeciwko drobnoustrojom patogennym E.coli, Klebsiella, Salmonella, Shigella, Pseudomonas, Clostridioides, Staphylococcus.
- Zmniejszają stan zapalny m.in. przez wpływ na produkcję interleukiny IL-10.
- Wspierają prawidłowe działanie układu odpornościowego poprzez wyciszanie odpowiedzi immunologicznej wywołanej przez mastocyty.
- Zmniejszają dolegliwości związane z przyjmowaniem metforminy przez pacjentów z insulinoopornością, stanem przedcukrzycowym, czy cukrzycą. To szczególnie ważne w sytuacji słabej tolerancji leku.
- Obniżają stężenie glukozy i insuliny poprawiając wskaźnik HOMA-IR.
Przyjmowanie probiotyków o udokumentowanym działaniu wiąże się z modulacją mikrobioty jelitowej. Dochodzi do zwiększeniem liczby pałeczek kwasu mlekowego i bakterii z rodzaju Bifidobacterium, poprawy szczelności bariery jelitowej, ograniczeniem endotoksemii i stanuzapalnego.
Te zmiany przekładają się bezpośrednio na poprawę insulinowrażliwości, czyli tego na czym nam najbardziej zależy. Organizm bardziej wrażliwy na insulinę sprawia, że obniża się stężenie glukozy we krwi.
W przypadku tego probiotyku mamy dodatkowe korzyści wynikające z unikalnych właściwości zastosowanych w nim szczepów probiotycznych.
Podsumowanie – zadbaj o bakterie, a one zadbają o Ciebie
Dieta odżywiająca mikrobiotę jelitową jest skuteczna w insulinooporności nie dlatego,
że to kolejna chwilowa moda dietetyczna. Jest skuteczna, ponieważ działa na poziomie mechanizmów biologicznych, które bezpośrednio napędzają insulinooporność.
To oznacza, że zmniejsza endotoksemię metaboliczną, uszczelnia barierę jelitową, redukuje stan zapalny i lipotoksyczność.
Aktualnie najlepiej udokumentowanym modelem żywieniowym, który realizuje te
cele jest dieta zbliżona do śródziemnomorskiej. Piszę zbliżona, bo dodatek kiszonek wszelkiego rodzaju to interwencja dodatkowo, a spożywanie kiszonej samo w sobie nie jest elementem charakterystycznym diety śródziemnomorskiej.
Warto pamiętać, że nie musimy być perfekcyjni w realizacji diety. Każdy lubi zjeść ciastko, lody, czasem pochrupać coś słonego i niekoniecznie bardzo zdrowego. Najważniejsza jednak jest podstawa. To co robimy na co dzień. Przez większość czasu. Warto by na naszym talerzu znajdowały się dla zdrowej mikrobioty i wsparcia redukcji insulinooporności: warzywa, owoce, rośliny strączkowe, pełnoziarniste zboża, dobre
tłuszcze z ryb, oliwa, dobrej jakości mięso i nabiał, orzechy i nasiona. I wspomniane kiszonki.
Błonnik w odpowiedniej ilości, kwasy omega-3 z tłustych ryb,polifenole z zielonej herbaty, kurkumy i owoców jagodowych, fermentowane produkty mleczne to konkretne produkty, które można dodać do swojej diety i obserwować korzyści płynące z ich spożywania.
Bibliografia
- https://www.mdpi.com/2072-6643/11/10/2393
- https://pubmed.ncbi.nlm.nih.gov/30184227/
- https://pubmed.ncbi.nlm.nih.gov/29215589/
- https://journals.viamedica.pl/forum_medycyny_rodzinnej/article/view/58042
- https://www.mdpi.com/2072-6643/10/6/773
- https://pubmed.ncbi.nlm.nih.gov/30170781/
- https://pubmed.ncbi.nlm.nih.gov/32521799/
- https://www.akademiamedycyny.pl/wp-content/uploads/2018/01/6.pdf
- https://journals.viamedica.pl/diabetologia_praktyczna/article/view/50541/38619
- https://pubmed.ncbi.nlm.nih.gov/33375042/
- https://www.frontiersin.org/journals/nutrition/articles/10.3389/fnut.2026.1761992/full
- https://www.frontiersin.org/journals/pharmacology/articles/10.3389/fphar.2025.1710088/full
- https://www.frontiersin.org/journals/nutrition/articles/10.3389/fnut.2021.689456/full
Artykuł powstał we współpracy merytorycznej z marką Sanprobi.